はじめに:蘇生の盲点を突く
心肺蘇生(CPR)において、私たちは長年、ガイドラインが推奨する胸骨下半分の圧迫が最適であると信じて疑いませんでした。しかし、この「ブラインド」な介入が、実は個々の患者の解剖学的多様性を無視した、画一的なアプローチである可能性が浮上しています。2026年3月、JAMA Internal Medicine誌に掲載されたEXECT-CPR試験は、経食道心臓超音波(TEE)という強力な「眼」を用いることで、私たちが救急現場で直面している衝撃的な現実を白日の下に晒しました。本研究は、救急外来における心肺蘇生の質を解剖学的な視点から再定義し、循環器内科医や救急医が明日から向き合う臨床の景色を一変させる力を持っています。
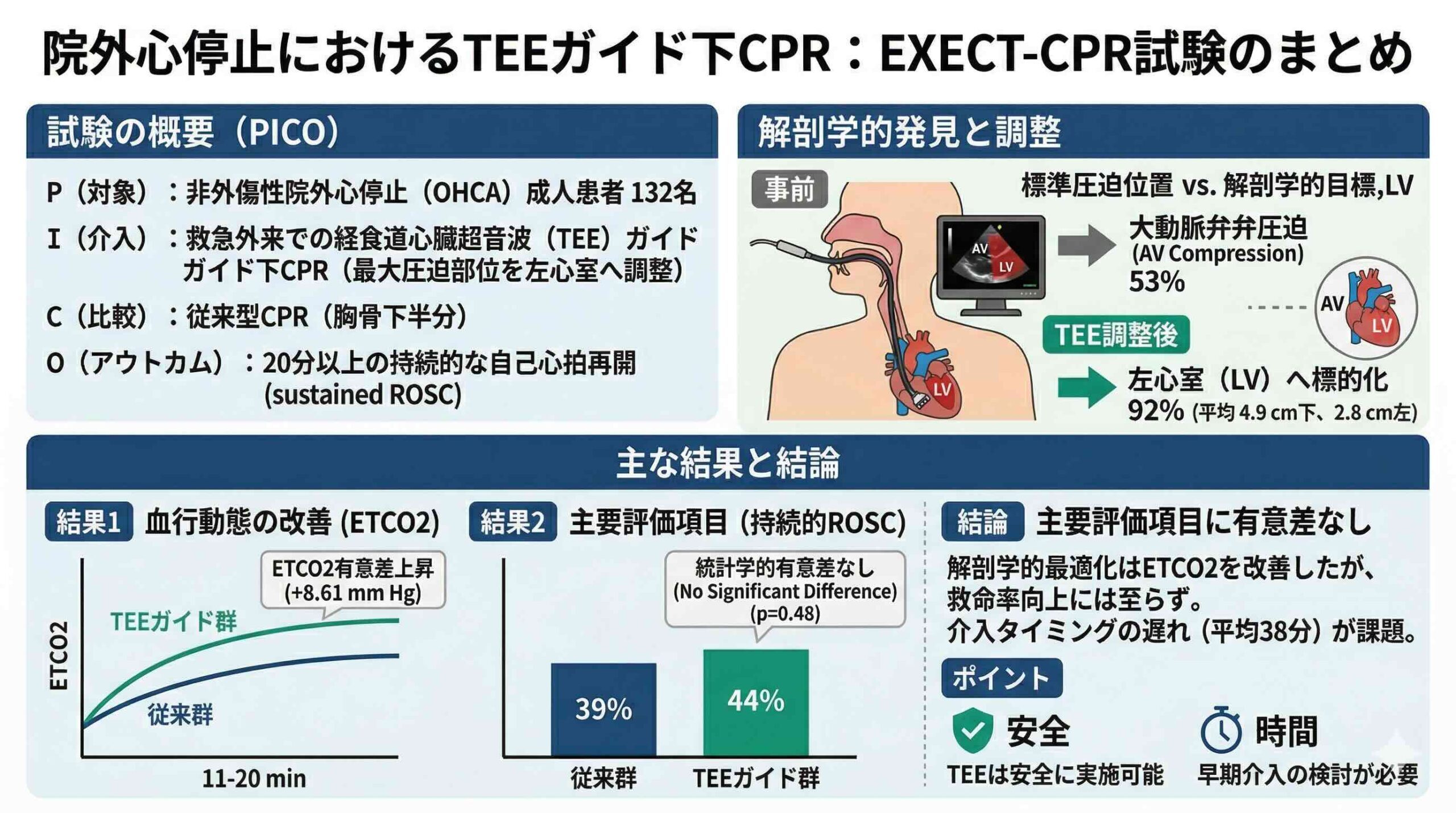
研究デザイン(PICO)
本研究の骨格を理解するために、そのプロトコールを簡潔に整理します。
P(対象):台湾の三次救急センターに搬送された、非外傷性の院外心停止(OHCA)成人患者132名 。
I(介入):TEEガイド下CPR。TEEを用いて大動脈弁(AV)の圧迫を回避し、左心室(LV)を標的とした圧迫部位の調整(搬送後に実施)。
C(比較):ガイドライン推奨の従来型CPR(胸骨下半分の圧迫)。
O(アウトカム):主要評価項目は20分以上の持続的な自己心拍再開(sustained ROSC)。
本試験は、2週間のブロックごとのクラスターランダム化比較試験として実施されました 。
解明された衝撃の事実:我々は本当に心臓を圧迫しているのか
本研究において最もインパクトがある知見は、TEEを用いた初期評価によって判明した「圧迫部位の不一致」です。TEEガイド群で評価された患者のうち、初期の最大圧迫部位(AMC)が左心室の直上にあったのは、わずか20%に過ぎませんでした 。驚くべきことに、残りの患者のうち53%においては、圧迫が「大動脈弁」を直接押し潰していたのです(下段補足1参照) 。
これは、私たちが「心臓のポンプ機能を代行している」と考えていた行為が、実は流出路を閉塞させていた可能性を示唆しています。TEEガイド群では、この解剖学的エラーを修正するために、平均して下方へ4.9 cm、左方へ2.8 cmの圧迫部位の調整が行われました 。この調整により、92%の症例で左心室への的確な標的化に成功しています 。
生理学的指標が示す「質の高い蘇生」の真価
臨床的な生存率の前に、生理学的な反応に注目する必要があります。TEEによって圧迫部位を大動脈弁から左心室へとシフトさせた結果、呼気終末二酸化炭素分圧(ETCO2)は平均23.5 mm Hgから28.3 mm Hgへと、有意な上昇を示しました 。
さらに、時系列分析ではより顕著な差が認められました。救急外来到着後の11分から20分のインターバルにおいて、TEEガイド群は従来群と比較して、平均で8.61 mm Hgも高いETCO2を維持していたのです 。これは、解剖学的に最適化された圧迫が、全身の組織還流を確実に底上げしていることを裏付ける強力な証拠です。
また、代謝的な指標についても精緻なデータが示されています。到着時の全患者の平均pHは6.85、炭酸水素イオン(HCO3)は14.9 mmol/L、Base Excess(BE)はマイナス19.49 mmol/Lと、極めて深刻な酸血症の状態にあり、院外心停止の過酷な生理学的背景を物語っています 。
なぜ有意差は出なかったのか:時間という冷酷な壁
期待された血行動態の改善にもかかわらず、主要評価項目である持続的ROSCの割合は、TEEガイド群で44%(29/66名)、従来群で39%(26/66名)と、統計学的な有意差を示すには至りませんでした 。
この結果をもたらした最大の要因は、「時間」です。本研究において、TEEを用いた圧迫部位の最終調整が完了したのは、救急要請から平均して38.1分という極めて遅いタイミングでした 。これまでの動物モデル(豚)を用いた研究では、心停止から2分から10分以内に左心室標的の圧迫を開始することで劇的な生存率向上が示されてきましたが、ヒトの院外心停止において40分近く経過した時点での介入は、すでに不可逆的な虚血性損傷が進行しており、血行動態のわずかな改善だけでは予後を覆せなかったと考えられます 。
本研究の新規性と学術的価値
本研究の学術的価値は、動物実験で示されていた「左心室標的CPR」の優位性を、ヒトのランダム化比較試験(RCT)として初めて検証した点にあります 。既存の研究では、胸骨圧迫部位の不適切さがCT画像などから指摘されてきましたが、リアルタイムでその動態を観察し、かつ介入を行ったRCTは他に類を見ません。
また、本研究は「大動脈弁を押し潰さない」ことが、単に左心室を圧迫すること以上に、還流を維持するための鍵である可能性を提示しました 。これは、胸郭ポンプ理論(胸腔内圧の変化)と心臓ポンプ理論(直接的な心臓の圧縮)という、長年議論されてきたCPRのメカニズム論に対し、解剖学的視点からの新たな知見を投げかけるものです 。
臨床における限界(Limitation)
本研究には、結果を解釈する上で留意すべきいくつかの限界点があります。
第一に、検出力不足(underpowered)の可能性です 。著者らは当初、両群に大きな差が出るという楽観的な仮定に基づいてサンプルサイズを132名に設定しましたが、実際に見られた5%程度の差を有意とするには、事後解析によれば4000名以上の症例数が必要となります 。
第二に、生存退院率の極めて低い点です 。TEE群では生存退院者はゼロであり、従来群の8%(5名)も全員が神経学的予後不良(CPC 4)でした 。これは、本研究の対象が、現場でのROSCが得られず、かつ体外循環式心肺蘇生(ECPR)の対象外とされた、極めて重症で難治性の症例に限定されていたためです 。
第三に、手技の煩雑さです。LUCASなどの自動胸骨圧迫デバイスを用いた調整には、一時的なマニュアル圧迫への切り替えや熟練したチーム連携が必要であり、普及にはトレーニングの壁が存在します 。
明日から実践できる臨床への示唆
EXECT-CPR試験の結果を受けて、私たちが明日からの臨床で活かせるアクションプランを提案します。
- 標準部位への過信を捨てる
「胸郭の中央」や「胸骨の下半分」というランドマークは、半数以上の患者で大動脈弁を圧迫している可能性があります 。もし高品質な圧迫を行っているにもかかわらず、ETCO2が10から15 mm Hgを下回るような反応不良な症例に出会った場合、解剖学的な不一致を疑い、圧迫部位を下方や左方に数センチ単位で微調整してみる価値があります 。 - 生理学的フィードバックとしてのETCO2活用
本研究が示した通り、適切な部位への調整はETCO2を即座に上昇させます 。心エコーが使用できない環境であっても、ETCO2を「心拍出量の代用指標」として、最も値が高くなる圧迫部位を探索することは、論理的なアプローチと言えます 。 - 診断および手技ガイドとしてのTEEの再評価
本試験では予後改善に至りませんでしたが、TEEが心停止下でも安全に(食道損傷などを増やすことなく)実施可能であり、かつ極めて正確に心臓の動態を可視化できることが証明されました 。心停止の原因検索(肺塞栓症や心タンポナーデなど)や、ECMOカニューレの留置ガイドとしてのTEEの役割は、今後さらに重要性を増すでしょう 。
本研究は、救急外来でのTEEガイド下CPRが万能薬ではないことを示しましたが、同時に「個々の解剖に合わせた最適化」という新たな蘇生文化の幕開けを告げるものでもあります。いつの日か、プレホスピタルから心エコーガイドが導入される時代が来れば、この「38分の壁」を突き破り、救える命が劇的に増えるかもしれません。
参考文献
Sheng-En Chu, et al. Transesophageal Echocardiography During CPR in Patients With Out-of-Hospital Cardiac Arrest: The EXECT-CPR Randomized Clinical Trial. JAMA Intern Med. doi:10.1001/jamainternmed.2026.0102. Published online March 23, 2026.
補足1:大動脈弁を押し潰す?
「圧迫が「大動脈弁」を直接押し潰していた」ということは、大動脈弁という組織そのものが物理的に「潰れて壊れる」というよりは、機能的・空間的な閉塞が起きていると解釈するのが自然です。解剖学的なメカニズムを整理します。
論文における「AV compression」の定義
本研究および引用されている先行研究(Teranら)では、標準的な胸骨圧迫部位が「大動脈弁(AV)および弁周囲構造(peri-AV structures)」の変形を引き起こしていると表現しています 。
- 解剖学的な位置関係: 従来の推奨部位(胸骨下半分)を圧迫すると、多くの場合、最大圧迫地点が左室流出路(LVOT)や大動脈根部の直上に来てしまいます 。
- 動態的閉塞: TEE(経食道心臓超音波)による観察では、この部位を圧迫することで、収縮期(圧迫時)に大動脈弁が十分に開口できなかったり、流出路が物理的に狭窄・閉塞したりする像が確認されています 。
- 流出路の遮断: 論文内では、これを総称して「AV compression」と呼んでいますが、実態としては「流出路の閉塞傾向」および「弁の開放不全」を指していると考えて差し支えありません 。
左室流出路(LVOT)か、それとも大動脈弁(AV)か
機能的な問題の主座はLVOTおよび大動脈環(アニュラス)付近の歪みです。
- 変形の対象: 論文でも「AVおよび弁周囲構造の変形」と言及されており、これには当然LVOTが含まれます 。
- 識別の難しさ: 実際にTEEでガイドする際、36名の位置調整が必要だった患者のうち、2名(6%)で「LVOTを左心室本体と誤認した」という記録があります 。これは、LVOTとLV本体を厳密に区別して標的化することの難しさと重要性を物語っています 。
- 生理学的帰結: AV付近(実質的にはLVOT付近)を圧迫していた群から、LV本体へ圧迫部位をシフトさせた際、ETCO2が有意に上昇しました 。これは、流出路の閉塞が解除され、ストロークボリュームが増大したことを示唆しています 。
結論としての解釈
この研究が強調しているのは、大動脈弁というパーツそのものの耐久性ではなく、「心臓の出口付近を上から押さえてしまっている」という不都合な事実です 。
- 標準的な圧迫位置では、患者の53%において最大圧迫地点がAV(および流出路付近)に位置していました 。
- この状態は、心臓のポンプ理論における「出口の閉塞」を招き、還流効率を著しく低下させます 。
- TEEガイドによって圧迫部位を平均4.9 cm下方(尾側)、2.8 cm左方へずらすことで、ようやく「出口」を避け、効率的な「ポンプの器(左心室本体)」を叩くことが可能になります 。
したがって、物理的な閉塞の主体はLVOT周辺の構造的歪みであり、それが結果として大動脈弁の開放を妨げている、という理解が医学的に最も正確だと言えます。
補足2:救助者は、胸のどこを圧迫すれば良いのか?
現在のガイドラインでは、胸骨の下半分、または胸の中央を圧迫することが一貫して推奨されています 。しかし、今回のEXECT-CPR試験の結果から、この標準的なランドマークを用いたBLS(一次救命処置)には、解剖学的な「ズレ」が生じやすいという重大な課題が浮き彫りになりました。
具体的に提案されている目安や、論文から読み取れる知見を整理します。
1. 従来のランドマークと「ズレ」の実態
論文内のデータによれば、ガイドライン通りの標準的な位置を圧迫した場合、心臓との位置関係は以下の通りでした。
- 大動脈弁(AV)直上を圧迫している確率: 50%以上
- 左心室(LV)直上を圧迫できている確率: わずか20%
つまり、従来のランドマークでは、意図せずとも「出口(AV/LVOT)」を押し潰し、効率的なポンプ源である「本体(LV)」を逃している可能性が高いことが示されています 。
2. 論文から示唆される「修正の方向性」
TEEがない環境で、一律に新しいランドマークを定義することは現時点では困難とされています 。しかし、本研究でTEEを用いて「最適」と判断された圧迫部位は、標準的な位置から以下のようにシフトしていました。
- 下方(尾側)への移動: 平均 4.9 cm
- 左方への移動: 平均 2.8 cm
この平均値から考えると、多くの患者において、「通常よりも少し低め、かつ少し左寄り」の部位が、左心室を的確に捉えるためのターゲットになる可能性が示唆されています。
3. 外見的な特徴による指標の提案はあるか?
残念ながら、本研究の解析では、以下の要素と心臓の解剖学的な位置との間に明確な関連性は見出せませんでした。
- 性別
- 体型(BMIなど)
- 慢性心疾患の有無
そのため、「痩せ型ならここ」「男性ならここ」といった、外見に基づいた精緻なランドマークの修正案は、現段階では提案されていません 。
慢性肺疾患(肺気腫など)がある患者では、大動脈弁が胸骨の下半分から外れている傾向が見られましたが、症例数が少なく、確定的な結論には至っていません 。
4. BLSへの実践的な知見
TEEやETCO2が使えない初動のBLSにおいて、この知見をどう活かすべきか、論文の考察に基づくと以下のようになります。
- 「下方・左寄り」の意識: 標準的な圧迫で反応(脈の触知やETCO2の改善)が得られない場合、解剖学的な不一致を疑い、数センチ単位で圧迫位置を下方や左方に微調整することを検討する価値があります 。
- 早期の高度なモニタリングへの移行: ブラインドなランドマーク法には限界があるため、可能な限り早期にTEEやETCO2を用いた「生理学的・解剖学的フィードバック」が可能な環境(救急外来など)へ繋ぐことの重要性が強調されています 。
- プレホスピタルへのTEE導入の検討: 将来的には、病院到着前の非常に早い段階でTEEガイドを開始することが、救命率向上の鍵になる可能性が示唆されています 。
総じて、現時点では「全ての患者に共通する新しいBLSランドマーク」は確立されていませんが、「標準位置は多くの症例でAV直上になっており、LVはそれより下方かつ左方にある」という解剖学的事実を知っておくことは、難治性症例へのアプローチにおいて極めて重要な知見となります 。
補足3:下方(尾側)、左方へのシフトで懸念されること
下方(尾側)にずらすと剣状突起を押して肝損傷を助長したり、
左方にずらすと肋骨骨折を助長したり、という懸念があります。
特に4.9 cmもの下方シフトは、標準的な体格であれば剣状突起を直撃しかねない距離ですし、左方への偏位は胸骨の弾性を活かせず、肋骨に直接荷重がかかるリスクを想起させます。
1. 肝損傷・剣状突起への影響(下方シフトについて)
4.9 cmの下方シフトは確かに大きく、肝損傷や胃穿孔などの腹腔内合併症が強く懸念されます 。しかし、本試験の結果からは以下のことが示されています。
- 合併症の発生率に有意差なし: TEEガイド群と従来群の間で、蘇生に関連する合併症の発生率に有意な差は認められませんでした 。
- 重篤な臓器損傷の不在: 蘇生後の画像診断(CT 43件、レントゲン 9件)において、肝損傷、腹腔内出血、および胃腸穿孔の発生は報告されていません 。
- TEEによる「視覚化」の利点: 盲目的なシフトではなく、TEEで常に心臓の位置を確認しながら調整しているため、結果として「心臓が存在しない腹部」を無闇に圧迫することを避けていた可能性があります 。
2. 肋骨骨折の助長(左方シフトについて)
2.8 cmの左方シフトについても、先生のご懸念通り肋骨骨折のリスクを高める要因になり得ます 。しかし、本試験のデータは以下の通りです。
- 骨折分布の類似: 画像診断の結果、肋骨骨折の分布や程度は両群で同様でした 。
- 機械的CPR(LUCAS)の影響: 本試験では、搬送中の88%、救急外来での95%においてLUCASなどの機械的CPRデバイスが使用されていました 。LUCASは胸郭全体を包み込むように固定されるため、2.8 cm程度の位置調整であれば、マニュアル圧迫よりも荷重が分散され、局所的な肋骨へのダメージが抑制された可能性も考えられます 。
3. 「正しい位置」を突くことによるベネフィットの天秤
この論文が突きつけているのは、「安全なはずの中央圧迫が、実は53%の症例で大動脈弁(流出路)を閉塞させている」という厳しい現実です 。
- 血行動態の劇的な改善: 圧迫部位をAVからLVへとシフトさせることで、ETCO2が平均23.5 mm Hgから28.3 mm Hgへと上昇した事実は、閉塞を解除することの生理学的なメリットが非常に大きいことを示しています 。
- 「折れる」ことへの許容: 救急医学において「骨折を恐れて不十分な圧迫になること」は避けるべきとされます。本研究のデータを見る限り、TEEガイドによる数センチの調整は、「救命に寄与する血行動態の改善」を得る一方で、「致命的な合併症(肝損傷など)を劇的に増やすわけではない」という絶妙なバランスの上に成り立っていると言えます 。
結論としての見解
「肝損傷」や「肋骨骨折」は、盲目的な(指導なき)位置変更ではリスクとなります。しかし、TEEという「眼」がある環境においては、そのリスクを最小限に抑えつつ、左室流出路の閉塞を解除するという最大のメリットを享受できることが、本試験の安全データによって裏付けられています 。