序論
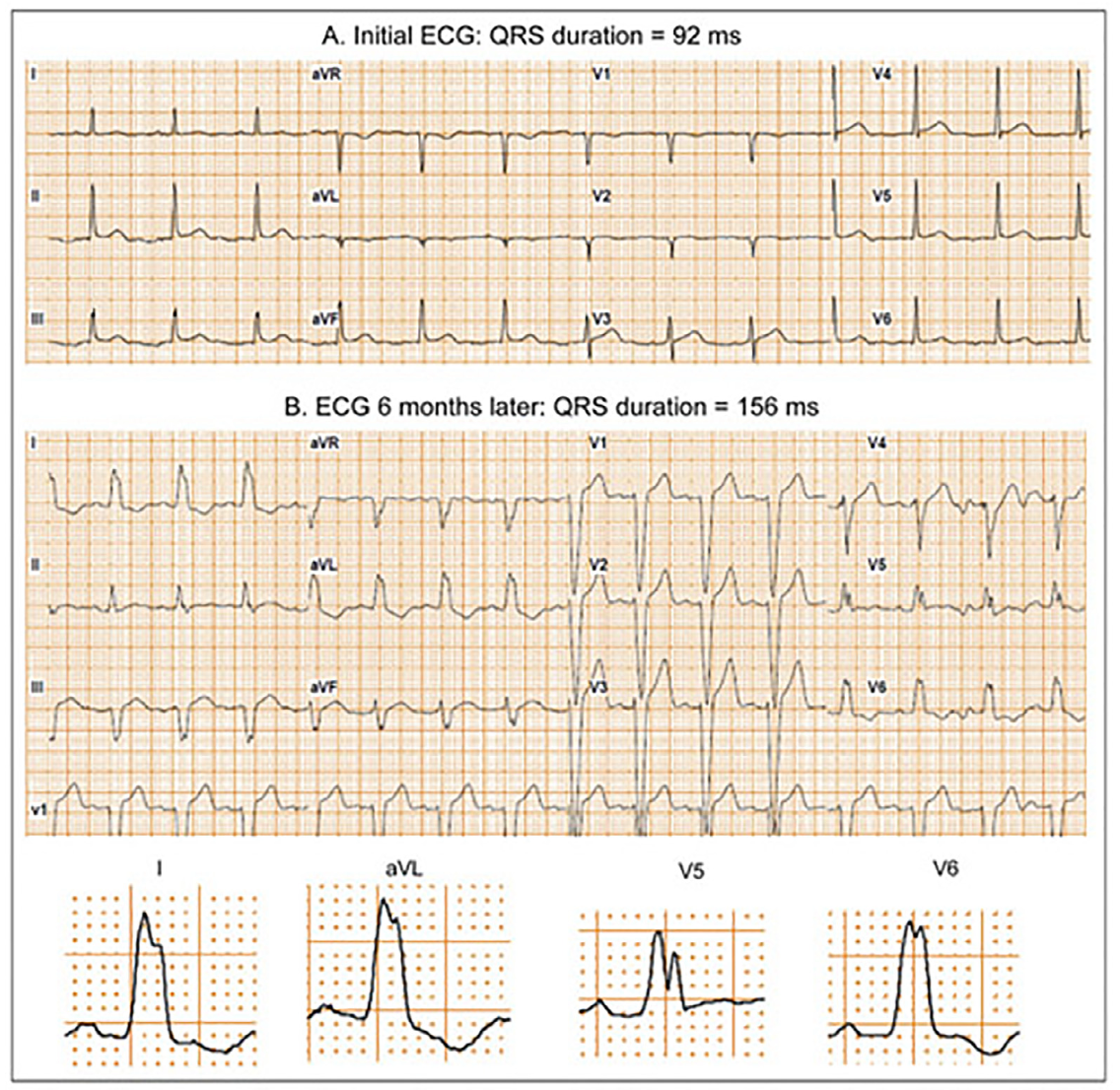
左脚ブロック(LBBB)は、心臓の電気伝導経路の異常により、左室の同期的な収縮が阻害される疾患である。その結果、心室内の収縮力の不均衡が生じ、最終的には心不全の進行を加速させる。LBBBは無症状のこともあるが、特に心不全患者においては予後不良の指標となることが多い。本稿では、LBBBの病態生理、心機能への影響、そして最新の治療戦略について詳細に解説する。
こちらも参考に。
左脚ブロックの基本病態
通常、左室は左脚からプルキンエ線維を介して高速に電気刺激を受け、同期的に収縮する。しかし、LBBBでは左脚の伝導が途絶し、右脚を介した遅延伝導によって左室が収縮する。これにより、
- 左室中隔は右室からの伝導によって異常な方向に収縮し、本来の収縮機能を果たせない。
- 左室自由壁(LV lateral wall)は過剰な負荷を受け、後期収縮を起こす。
- 心拍出量(CO)の低下が見られ、長期的には心不全の進行因子となる。
この結果、LBBB患者の約20~30%が心不全を併発しており、その死亡率はLBBBを持たない患者と比較して顕著に高いことが示されている (Baldasseroni et al., 2002)。
LBBBの心収縮効率への影響
収縮の非同期性とエネルギーの無駄
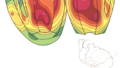
LBBBでは、左室の異なる部位が異なるタイミングで収縮し、血液を効率的に駆出できなくなる。特に中隔は早期に収縮し、心拍のエネルギーの約30%が無駄(wasted myocardial work)になると報告されている(Russell et al., 2012)。
左室リモデリング
LBBBが持続すると、
- 左室自由壁の肥大
- 中隔の菲薄化
- 線維化の進行
といった左室リモデリングが生じる。これは最終的に心不全へと進行し、駆出率(LVEF)の低下を招く。興味深いことに、心筋のリモデリングは可逆的であり、適切な治療により改善可能である(Vaillant et al., 2013)。
LBBBと僧帽弁逆流(MR)の関連
3LBBBによる乳頭筋の同期障害
LBBBでは、左室の収縮遅延により、
- 乳頭筋の同期的な収縮が損なわれる
- 僧帽弁の閉鎖不全が生じる
- 僧帽弁逆流(MR)が進行し、心負荷が増大する
臨床研究によると、LBBBを伴う心不全患者の約30%で中等度以上のMRが認められ、これは死亡率の増加と関連している(Trichon et al., 2003)。
心臓再同期療法(CRT)によるMRの改善
興味深いことに、CRTによってMRの程度が劇的に改善することが報告されている。Kanzakiら(2004)の研究では、CRTによってMRが軽減した患者の約3分の1が正常範囲に回復したとされる。
LBBBと心臓再同期療法(CRT)の適応
LBBBの治療において、最も有効とされるのが心臓再同期療法(CRT)である。CRTは、
- 左室自由壁と中隔の収縮タイミングを補正
- 心収縮効率を向上
- 左室リモデリングを抑制
- LVEFを改善
することが知られている。
CRTの適応基準
最新のガイドライン(ESC, 2021)では、以下の条件を満たす患者にCRTが推奨されている。
- LVEF ≤ 35%
- QRS幅 ≥ 150ms
- NYHAクラス II-IV(症候性心不全)
- LBBBが確認されている
CRTの効果は劇的であり、LVEFは平均で約10~15%向上し、心不全による死亡率が有意に低下する(Cleland et al., 2005)。
CRTの限界と新たな評価指標
CRTの適応決定には、単なるQRS幅の測定だけでなく、
- Myocardial work efficiency(心筋仕事効率)の評価
- ストレイン解析による局所収縮の詳細評価
が有用とされている(Aalen et al., 2018)。
実践への応用
本稿で示したように、LBBBは単なる伝導障害ではなく、
- 心収縮の非効率化
- 左室リモデリングの促進
- 僧帽弁逆流の悪化
を通じて、心不全の進行に大きく寄与する。特に、CRTの適応がある患者では早期介入が極めて重要であり、診断と治療選択を慎重に行う必要がある。
結論
LBBBは、心不全進行の重要な要因であり、適切な診断と治療が予後を大きく左右する。CRTは有力な治療選択肢であり、新たな指標を用いた適応評価が今後の課題となる。今後の研究によって、より精密な評価と治療法の確立が期待される。
参考文献
Smiseth OA, Aalen JM. Mechanism of harm from left bundle branch block. Trends Cardiovasc Med. 2019;29(5):335-342.