はじめに
私たちは、今日の祝杯が将来の健康にどのような影響を与えるかを深く考えずに杯を重ねることがあります。アルコールが大腸がん(CRC)のリスク因子であることは広く知られていますが、これまでの研究の多くは、調査時点の直近の飲酒量に焦点を当てたものでした。しかし、がんは一朝一夕に発生するものではありません。2026年に発表されたこの最新のコホート研究は、18歳から現在に至るまでの生涯の飲酒軌跡を追い、それが大腸がんの発生のみならず、その前段階である腺腫の発生にまでどのように関与しているかを克明に描き出しました。
研究プロトコールの概要:PECO
本研究は、米国の国立がん研究所(NCI)が主導する大規模な「前立腺、肺、大腸、卵巣(PLCO)がん検診試験」のデータを利用した前向きコホート研究です。
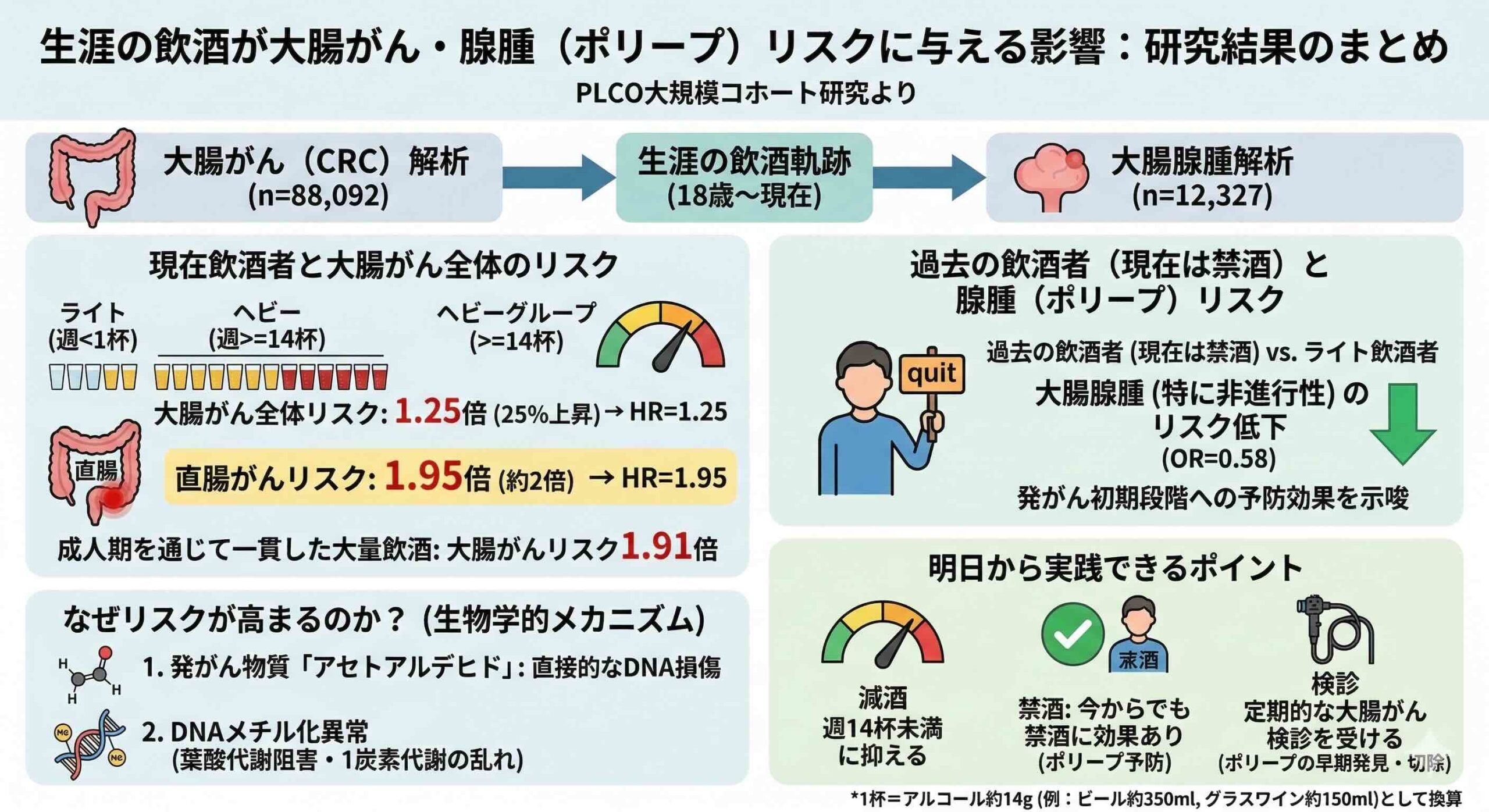
P(対象者):登録時に55歳から74歳であった米国の成人。大腸がん分析では8万8,092人、腺腫分析では1万2,327人を対象としました。
E(暴露):18歳から現在までの4つの年齢層(18歳から24歳、25歳から39歳、40歳から54歳、55歳以上)におけるアルコール摂取量。
C(比較):生涯平均飲酒量が週に1杯未満の現在の飲酒者、または生涯禁酒者。
O(アウトカム):追跡期間中(中央値14.5年)に発生した大腸がん、および2回目のスクリーニング時に発見された新規の大腸腺腫。
蓄積されるリスク:生涯平均摂取量とがん発生の相関
この研究が明らかにした最も衝撃的な事実は、長年の飲酒習慣がもたらす累積的なリスクです。
生涯平均で週に14杯以上のアルコールを摂取し続けている現在の飲酒者は、週に1杯未満のグループと比較して、大腸がん全体の発症リスクが25%上昇(ハザード比1.25、95%信頼区間1.01から1.53)していました。
特に注目すべきは、腫瘍が発生する部位による感受性の違いです。最も顕著な影響が見られたのは「直腸」でした。週14杯以上の飲酒習慣があるグループでは、直腸がんのリスクが1.95倍と、ほぼ2倍にまで跳ね上がっています。一方で、近位結腸がんについては明確な相関が見られませんでした。この部位による差異は、アルコールの代謝産物が腸管の各部位に与える生物学的ストレスの強度が異なる可能性を示唆しています。
また、成人期を通じて一貫して大量飲酒(女性で週14杯超、男性で週21杯超)を続けているパターンの人は、一貫してライトな飲酒を続けている人と比較して、大腸がんリスクが91%増加(ハザード比1.91)しており、継続的な高負荷がいかに危険であるかを裏付けています。
禁酒という希望:腺腫リスクの劇的な低下
がんの発生リスクが高まる一方で、本研究は「過去の飲酒者(元飲酒者)」に関する非常にポジティブなデータも提示しています。
腺腫の分析において、現在は禁酒している「元飲酒者」は、週に1杯未満しか飲まない現在の飲酒者と比較して、非進行性腺腫の発生確率が42%も低い(オッズ比0.58、95%信頼区間0.39から0.84)ことが示されました。これは、たとえ過去に飲酒習慣があったとしても、適切に酒を断つことで、がんの前段階であるポリープの発生を抑制できる可能性を強く示唆しています。
一方で、週に7杯から14杯程度の中等度の飲酒習慣があるグループでは、特に遠位結腸においてリスクが低下する傾向(ハザード比0.64)が見られました。しかし、これは検診を受けているグループで顕著であったことから、研究チームは検診によるポリープ切除の効果や、他の生活習慣の影響によるバイアスの可能性を指摘しており、安易に「適量なら予防になる」と判断するのは危険であると警鐘を鳴らしています。
アルコールの「毒性」
なぜアルコールは大腸を蝕むのでしょうか。本論文の考察では、以下の3つの分子生物学的メカニズムが言及されています。
第一に、アルコールの代謝過程で生成される「アセトアルデヒド」の存在です。アセトアルデヒドはDNAの変異や酸化ストレスを直接引き起こす強力な発がん性物質であり、特に結腸や直腸の粘膜においてDNA損傷を誘発します。
第二に、一炭素代謝(One-Carbon Metabolism)の阻害です。アルコールは葉酸の吸収を妨げ、DNAのメチル化異常を引き起こします。DNAメチル化は遺伝子の発現を制御する重要なプロセスであり、この異常が大腸腺腫からがんへの進展(アデノーマ・カルシノーマ・シーケンス)を加速させる一因となります。
第三に、腸内細菌叢(マイクロバイオーム)への悪影響です。飲酒は腸内細菌のバランスを崩し、宿主の細胞増殖や免疫機能に異常をきたすことが報告されています。特にフソバクテリウム・ヌクレアタムなどの特定の細菌が、腫瘍微小環境における免疫逃避を助ける可能性が他の研究でも指摘されており、本論文のメカニズム解明の背景となっています。
補足:一炭素代謝(One-Carbon Metabolism)とは?
一炭素代謝の主な役割
一炭素代謝は、主に以下の3つの重要なプロセスを支えています。
- DNAの合成と修復: DNAを構成する塩基(特にチミン)の合成に必須であり、細胞分裂が盛んな組織(大腸粘膜など)で重要です 。
- DNAメチル化: 遺伝子の「スイッチ」をオン・オフにするエピジェネティックな制御に深く関与しています 。
- アミノ酸代謝: メチオニンやホモシステインといったアミノ酸の変換を制御しています。
アルコールが大腸がんに与える影響:一炭素代謝の視点
この論文では、アルコールの摂取がこの一炭素代謝を妨げることが、大腸がんのリスクを高める一因であると述べられています 。
- 葉酸の吸収阻害: アルコールは、一炭素代謝の重要な補酵素である「葉酸」の吸収を妨げます 。
- DNAメチル化の異常: 葉酸不足や代謝の阻害によって一炭素代謝がスムーズに回らなくなると、DNAのメチル化パターンに異常が生じます 。
- がん化の促進: こうしたDNAメチル化の異常は、大腸腺腫(ポリープ)からがんへと進展する初期段階で頻繁に観察される現象です 。
本研究の新規性と先行研究との差異
本研究の最大の新規性は、単一の前向きコホート内で「生涯の飲酒歴」を詳細に追跡し、かつ「腺腫」と「がん」の両方のエンドポイントを評価した点にあります。これまでの研究、例えば欧州のEPIC研究などでも生涯飲酒量は評価されてきましたが、大腸がんのリスク増加は認めつつも、腺腫の発生までを網羅したものは稀でした。
今回の結果により、アルコールががんの最終的な発症だけでなく、その初期段階である腺腫の形成プロセスそのものに関与していることが、より強固なエビデンスとして示されたと言えます。また、飲酒を止めたグループで腺腫リスクが低下するという発見は、公衆衛生上の介入において極めて価値のある情報です。
本研究の限界(limitation)
本研究にはいくつかの限界も存在します。まず、参加者の多くが非ヒスパニック系白人であり、高学歴で健康意識が高い層であったため、米国全体あるいは多種多様な人種に対してそのまま一般化できるとは限りません。
次に、飲酒量のデータが過去の記憶に頼る自己申告制であるため、特に社会的望ましさバイアスによって摂取量が過小評価されている可能性があります。また、症例数が層別化分析(部位別など)において必ずしも十分ではなく、一部の結果についてはさらなる大規模なメタ解析による検証が必要です。
最後に、これは観察研究であるため、調整しきれなかった未知の交絡因子が結果に影響を与えている可能性を完全に排除することはできません。
明日から実践できる行動
この研究成果を私たちの生活にどう活かすべきでしょうか。医療知識を有する皆さんに推奨される、明日からのアクションは以下の通りです。
- 直腸がんリスクの再認識:週14杯以上の習慣的な飲酒は、直腸がんリスクを2倍近くに高めます。標準的な1杯をビール中瓶1本やワイングラス1杯と換算すると、1日2杯がその境界線です。特に直腸がんの家族歴がある方は、この「週14杯」を厳格な上限として設定すべきです。
- 「今からでも遅くない」という断酒の価値:元飲酒者のデータが示す通り、飲酒を止めることは腺腫の発生抑制に直結します。現在飲んでいる方も、今日から酒量を減らし、あるいは休肝日を設けることで、大腸の粘膜環境を正常化し、発がんプロセスを遅らせることができます。
- スクリーニングの重要性:本研究では、スクリーニング(内視鏡検査など)を受けているグループにおいて、中等度の飲酒とリスク低下の相関が見られました。これは、たとえお酒を嗜む習慣があっても、定期的な検診によってポリープの段階で切除すれば、がんへの進行を食い止められることを示唆しています。特に飲酒習慣がある方は、45歳から50歳以降の定期的な大腸内視鏡検査をルーチンに組み込んでください。
- 栄養面での補完:アルコールが葉酸代謝を阻害することを考慮し、飲酒を避けられない場合は、緑黄色野菜などの葉酸を豊富に含む食品を意識的に摂取することが、分子生物学的なダメージを軽減する一助となるかもしれません。
私たちは、自身の飲酒の歴史を書き換えることはできません。しかし、この研究が示した「禁酒によるリスク低減」というエビデンスは、未来の健康を自らの意志で選択できるという希望の光でもあります。
参考文献
O’Connell CP, Berndt SI, Chudy-Onwugaje K, et al. Association of alcohol intake over the lifetime with colorectal adenoma and colorectal cancer risk in the Prostate, Lung, Colorectal, and Ovarian Cancer Screening Trial. Cancer. 2026;e70201. doi: 10.1002/cncr.70201