はじめに
立ち上がった瞬間に意識が遠のく、あるいは慢性的な疲労感に悩まされる患者の背後には、しばしば起立性低血圧(Orthostatic Hypotension;OH)という病態が潜んでいます。60歳以上の成人の20%以上に、、長期ケア施設の入居者の31%に認められるこの病態は、単なる立ちくらみではなく、脱力感、疲労、視界のかすみ、首や肩の痛み(コートハンガー痛(Coad-hanger pain))などの非特異的な症状を伴うこともあれば、転倒や骨折、さらには死亡リスクの増大に直結しうる深刻な機能不全です。JAMA Internal Medicineに掲載された最新のレビューは、この複雑な病態に対する診断と治療のパラダイムを再定義しています。
生命を維持する血行動態の動的なバランス
人間が直立する際、重力によって約0.7リットルから1リットルの血液が下半身、特に内臓静脈領域に貯留します。通常、健康な生体はこの急激な静脈還流量の減少に対し、圧受容器反射を介して交感神経を活性化させ、副交感神経を抑制することで対応します。具体的には、心拍数の増加、末梢血管抵抗の上昇、および静脈容量の減少によって、脳血流を維持しています。
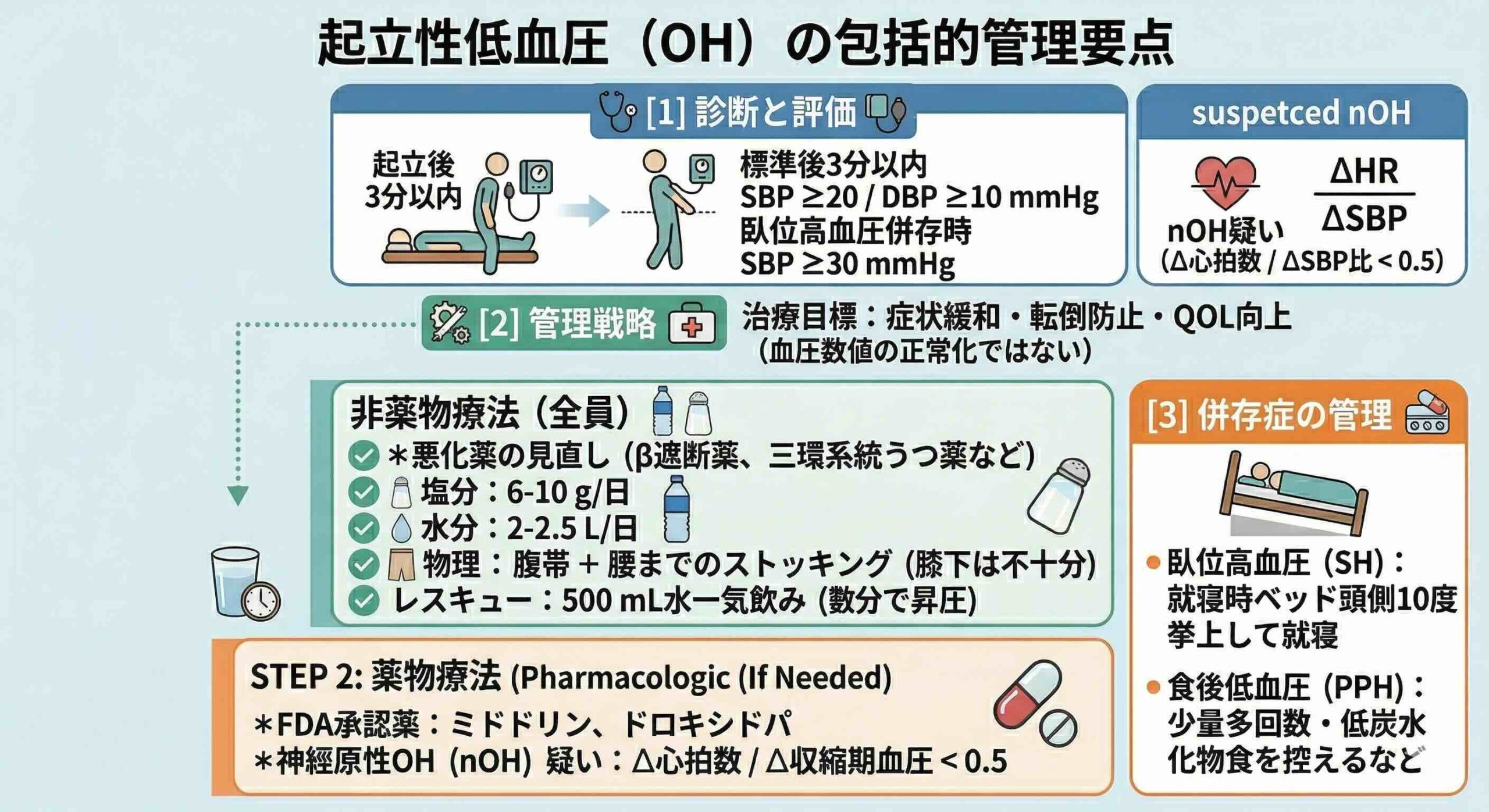
しかし、この精緻なフィードバック機構が破綻したとき、OHが発症します。古典的な診断基準は、起立(または60度のヘッドアップチルト)から3分以内に、収縮期血圧が20 mmHg以上、または拡張期血圧が10 mmHg以上、持続的に低下することと定義されています。ただし、臥位高血圧を合併している患者では、収縮期血圧30 mmHg以上の低下を基準となります。能動的起立試験(AST)が標準的な検査であり、5分以上の仰臥位の後に起立し、3分間毎分血圧と心拍数を測定します 。
さらに、起立後3分以降に血圧が徐々に低下する遅延型OHにも注目が必要です。これは自律神経機能の不完全な低下を示唆し、10年以内に約半数が古典的OHへと進行するリスクを孕んでいます。
神経原性OHと非神経原性OH
OHの管理において最も重要なステップは、その原因が神経原性(Neurogenic Orthostatic Hypotension;nOH)であるか、それ以外であるかを見極めることです。パーキンソン病、多系統萎縮症、レビー小体型認知症などのアルファシヌクレイノパチー(α-synucleinopathies)、あるいは糖尿病性神経障害やアミロイドーシスによる末梢自律神経不全はnOHの代表格です。
※ アルファシヌクレイノパチー(α-synucleinopathies)とは、脳内の神経細胞などに「α-シヌクレイン」と呼ばれるタンパク質が異常に蓄積することを特徴とする神経変性疾患の総称です 。
これを見極める鍵は、心拍数の応答性にあります。起立時の心拍数増加分を収縮期血圧の低下分で除した比率(ΔHR / ΔSBP)が0.5未満であれば、91%の感度と88%の特異度でnOHを疑うことができます。この指標は、圧受容器反射の遠心路が機能していないことを鮮やかに反映しています。
一方で、非神経原性の要因としては、脱水、薬剤、あるいは大動脈弁狭窄症や心不全といった心血管疾患が挙げられます。
臥位高血圧(SH)と食後低血圧(PPH)
OHの治療を困難にさせるのは、臥位高血圧(Supine Hypertension;SH)と食後低血圧(Postprandial Hypotension;PPH)の頻繁な合併です。
SHとは、仰向けに寝ている状態(臥位)で、収縮期血圧が140 mmHg以上、または拡張期血圧が90 mmHg以上になる状態を指します 。(夜間(睡眠中)の時間帯に血圧が高い状態を指す夜間高血圧とは異なる病態です。)
自律神経不全患者の50%以上がSHを抱えており、夜間の仰臥位で血圧が上昇することで圧力利尿が誘発され、翌朝の脱水とOHの悪化を招くという悪循環に陥っています。
また、食後低血圧は、食事(特に炭水化物)摂取後2時間以内に収縮期血圧が20 mmHg以上低下する現象です。内臓血流への血液シフトを代償できないために起こります。24時間血圧モニタリング(ABPM)を活用し、これらの現象を可視化することが、個別化された治療戦略を立てるための必須要件となります。
非薬物療法という治療の基盤
OHの治療目標は、血圧の数値を正常化することではなく、症状の緩和と転倒の防止、そして生活の質の向上にあります。驚くべきことに、非薬物的な介入だけで劇的な改善が見られるケースも少なくありません。
非薬物療法の基本
すべての患者において非薬物療法が第一選択となります 。まず、α遮断薬、β遮断薬や三環系抗うつ薬など、OHを悪化させる薬剤の見直しが必要です。
生活習慣の修正として、1日2Lから2.5Lの水分摂取と、6gから10gの塩分摂取が推奨されます 。
500ml飲水によるレスキュー
まず、500mlの水を3分から4分で一気に摂取するウォーター・ボラス法は、強力なレスキュー介入となります。摂取後5分から血圧上昇が始まり、約35分でピークに達し、平均して24/12 mmHgもの血圧上昇をもたらします。この効果は低浸透圧に対する交感神経反射によるものであり、朝の起立時や食事前のプレトリートメントとして極めて有効です。
腹部を含む腰までの着圧タイツ、あるいは腹帯
物理的圧迫も重要です。膝下のストッキングでは不十分であり、腹部を含む腰までの着圧タイツ、あるいは腹帯が推奨されます。腹部圧迫は10から40 mmHgの圧力を加えることで、ミドドリンに匹敵する昇圧効果を発揮し、併用することで相加的な効果が得られることが証明されています。
ヘッドアップ・チルト就寝
OH、特に臥位高血圧を合併している場合は、就寝時にベッドの頭側を10度以上高くすることが推奨されます 。
具体的にはベッドの頭側を10度以上(高さにして約33cm)上昇させます。マットレスの下に傾斜をつけるウェッジを挿入するか、ベッドの頭側の脚にブロックを置いて底上げすることで実施可能です 。
静脈還流量(プレロード)の減少、心拍出量の低下により、腎臓にかかる血圧(灌流圧)が物理的に低下し、過剰な尿の生成(利尿)が抑制されます 。
夜間多尿とそれによる体内の循環血漿量が減少、朝起床時の脱水状態、起立性低血圧を抑制できます。
ただし、この介入に関するエビデンスはまだ十分ではなく、滑り落ちによる不快感や、心不全などの持病がある場合には慎重な判断が必要であることも付け加えられています 。
薬物療法:FDA承認薬はミドドリンとドロキシドパのみ
非薬物療法で不十分な場合、薬物介入が検討されます。
ミドドリン(代表的商品名:メトリジン)
FDA承認薬であるミドドリンは、短時間作用型のα1受容体作動薬であり、第一選択薬とされます。しかし、臥位高血圧のリスクが高いため、就寝前5時間以内の服用は避けなければなりません。
ドロキシドパ(代表的商品名:ドプス)
ノルアドレナリン前駆体であるドロキシドパは、nOH患者において立ちくらみや日常活動の改善に寄与します。特筆すべきは、ミドドリンと比較して臥位高血圧の誘発リスクが低い可能性がある点です。
ピリドスチグミン(代表的商品名:メスチノン)
また、オフラベルではありますが、ピリドスチグミンは非常に知的な選択肢となります。アセチルコリンエステラーゼ阻害薬であるこの薬は、自律神経節での神経伝達を増強しますが、その効果は起立時という交感神経が本来働くべき状況下でより強く発揮されるため、仰臥位での血圧上昇を最小限に抑えつつ起立時血圧を底上げすることができます。
アトモキセチン(代表的商品名:ストラテラ)
さらに、ノルアドレナリン再取り込み阻害薬であるアトモキセチンは、シナプス間隙のノルアドレナリン濃度を高めることで、ミドドリンを凌駕する昇圧効果を示すことが示唆されています。ただし、長期使用による耐性(タキフィラキシス)の問題も報告されており、慎重なモニタリングが求められます。
本レビューの限界(Limitation)
一方で、本論文が引用している多くの臨床試験は、小規模なクロスオーバー試験や短期間の観察に基づいています。ほとんどの薬剤において、長期的な臨床転帰(転倒の減少や死亡率の改善)を証明する大規模なランダム化比較試験(RCT)は依然として不足しています。また、ヨヒンビンやオクトレオチド(代表的商品名:サンドスタチン)といった薬剤は、副作用や投与経路の制限から、依然として専門施設での使用に限定されるべきであるという限界も明記されています。
明日からの行動変容:実践的アクションプラン
読者が明日からの臨床で活かせるアクションは以下の通りです。
- 疑わしきは朝に測定する
OHの症状は朝に最も顕著です。原因不明の転倒を繰り返す高齢者には、午前中の能動的起立試験をルーチン化してください。 - 0.5ルールを適用する
起立時の心拍数増加(回/分)を収縮期血圧低下(mmHg)で割り、0.5未満であれば速やかに自律神経変性疾患を疑い、精査に回してください。 - 薬を出す前に水を飲ませる
症状が強い場面(外出前や食事前)では、500mlの水を5分以内に飲むよう指導してください。これだけで20 mmHg以上の昇圧が期待できる、副作用の少ない強力な治療です。 - 膝下ストッキングの誤解を解く
下肢だけのストッキングはOHには無効です。患者には「腹部を締めること」の重要性を伝え、腹帯やガードルの活用を推奨してください。 - 臥位高血圧への配慮
夜間の血圧上昇を防ぐため、ベッドの頭側を10度から15度(約30センチメートル)高くして寝るようアドバイスしてください。これは翌朝の起立耐性を高めるための生理学的な準備となります。
起立性低血圧の管理は、単なる薬物療法ではなく、患者の生活習慣を再構築するプロセスです。
参考文献
Moloney D, Youssef A, Okamoto LE. Management of Orthostatic Hypotension: A Review. JAMA Intern Med. doi: 10.1001/jamainternmed.2026.0284. Published online April 6, 2026.