はじめに
日本における高血圧は、心血管疾患の最大の危険因子であり、公衆衛生上の喫緊の課題です。生活習慣の改善が高血圧予防に寄与することは広く知られていますが、では、どの因子を優先的に是正すれば、人口全体として最も効率的に高血圧を減らすことができるのでしょうか。この問いに対し、最新の大規模疫学データを用いた解析が明確な答えを提示しました。
本研究は、東京大学を中心とする研究チームが、1,069,948人という驚異的な規模の日本人データベース(DeSCデータベース)を解析したものです。この研究の特筆すべき点は、単なる個人の発症リスク(ハザード比)を示すだけでなく、集団寄与割合(PAF:Population Attributable Fraction)を算出したことにあります。PAFとは、特定の危険因子を人口から完全に排除できた場合に、その疾患の発症を何%減らせるかを示す指標です。つまり、公衆衛生的な「伸びしろ」を可視化したものと言えます。
研究プロトコールの概要(PECO)
本研究の構造を整理すると以下のようになります。
対象(P):日本の3つの主要な健康保険システム(健康保険組合、国民健康保険、後期高齢者医療制度)を統合したDeSCデータベースに登録され、ベースライン時に高血圧の既往がない20歳から90歳代の男女1,069,948人(中央値56歳、男性43.7%)。
暴露(E):修正可能な7つのリスク因子。具体的には、肥満(BMI 25 kg/m2以上)、糖尿病、脂質異常症、喫煙、習慣的な飲酒、身体活動不足、睡眠障害(睡眠による休養不足)。
比較(C):各リスク因子を有しない群。
結果(O):中央値3.64年の追跡期間中における高血圧の新規発症(ICD-10コードによる診断)。
研究デザイン:大規模レトロスペクティブ・コホート研究。多変量Cox比例ハザードモデルを用い、各因子のハザード比とPAF※を算出。
※ PAF(Population Attributable Fraction:集団寄与割合)とは、特定の集団において、あるリスク因子(この場合は肥満など)が、その疾患(高血圧)の発症に全体としてどの程度寄与しているかを示す指標)
リスク因子のランキング:何が最も高血圧を招いているのか
人口寄与分画(PAF):集団としての「影響の大きさ」を表します 。
ハザード比(HR):個人のリスクの「鋭さ」を表します。
集団としてのリスク
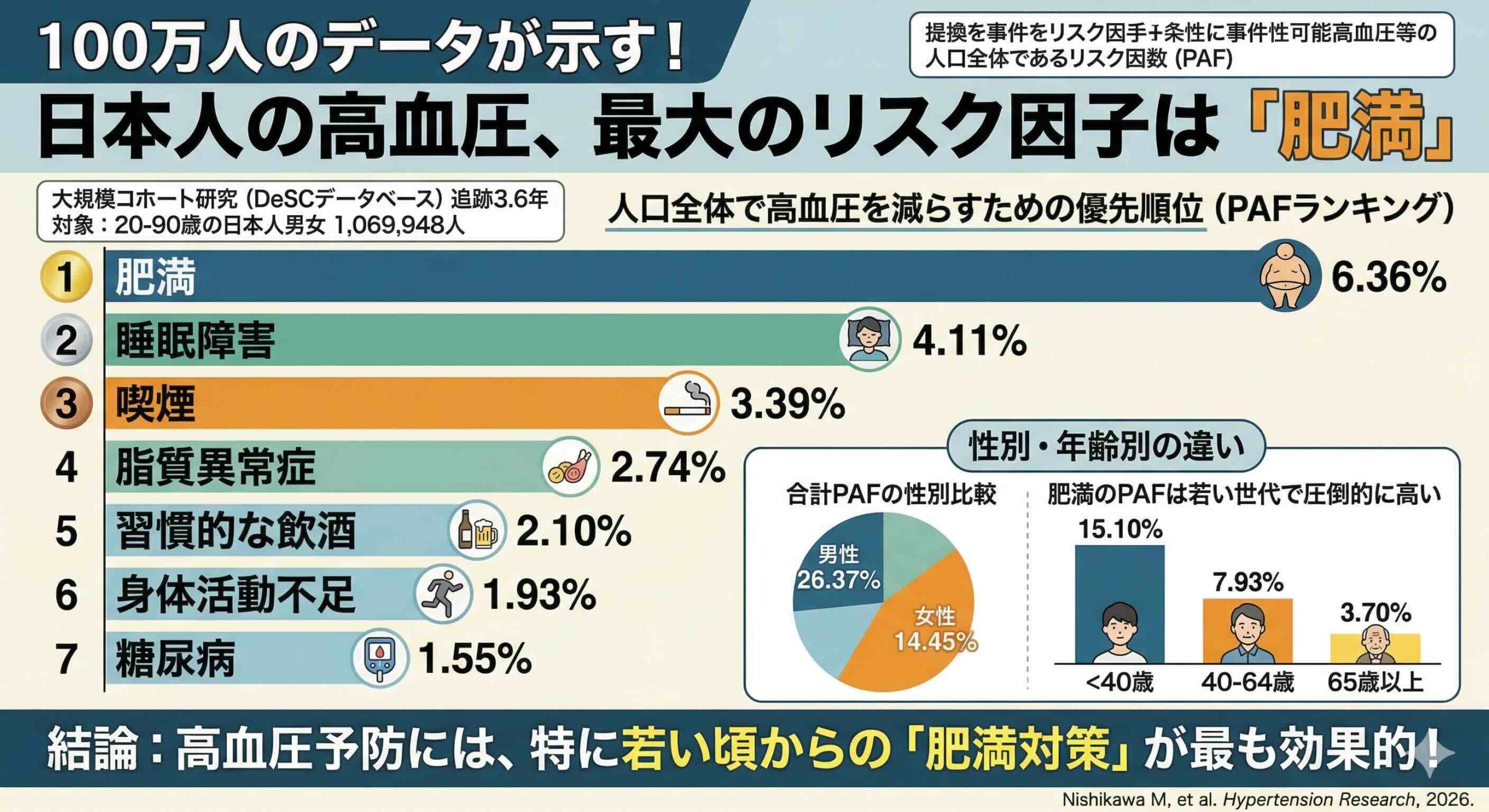
解析の結果、追跡期間中に116,690人が新たに高血圧と診断されました。人口全体において、高血圧発症に最も寄与していたリスク因子は「肥満」であり、そのPAFは6.36%でした。これに続くのは、睡眠障害(4.11%)、現在の喫煙(3.39%)、脂質異常症(2.74%)、習慣的な飲酒(2.10%)、身体活動不足(1.93%)、糖尿病(1.55%)の順でした。
この数値の意味するところは深刻です。
もし日本人の肥満(BMI 25以上)を完全に解消することができれば、計算上、高血圧の新規発症を約6%強抑制できることになります。一方で、糖尿病や身体活動不足のPAFが相対的に低いのは、その重要性が低いからではなく、対象人口における罹患率や、血圧上昇に対する直接的な寄与度の違いを反映しています。このPAFの数値は、そのリスク因子の「強さ(かかりやすさ)」と「その因子の持ち主が人口の中にどれくらいいるか(有病率)」の両方に依存します 。例えば、本研究において糖尿病のPAFが1.55%と相対的に低いのは、糖尿病の人が人口全体の5.1%と、肥満の 17.9%に比べて少ないことも影響しています 。
個人としてのリスク
多変量解析における調整済みハザード比を見ると、肥満は1.35倍、糖尿病は1.22倍、喫煙は1.23倍、睡眠障害は1.15倍となっており、いずれの因子も統計学的に有意に高血圧リスクを上昇させていることが確認されました。
例えば、肥満(1.35倍)とは、肥満であることは、そうでない場合と比較して、高血圧を発症するリスクが 35% 高いことを示しています 。
糖尿病(1.22倍)とは、糖尿病を有することは、高血圧リスクを 22% 上昇させることを示しています。
糖尿病(1.22倍)という数値は、年齢や性別、肥満度(BMI)、喫煙習慣、飲酒習慣といった他の要因の影響を統計的に取り除いた(調整した)上での結果です 。つまり、他の生活習慣が全く同じ条件であったとしても、糖尿病があるという事実だけで高血圧のリスクが 1.22倍 に上乗せされるということです。
高血糖状態が血管内皮の機能を損なったり、インスリン抵抗性が交感神経を活性化させたりすることが、血圧上昇を助長するメカニズムとして考えられます。
年代と性別によるダイナミズム:若者ほど生活習慣の影響が大きい
本研究の最もセンセーショナルな発見は、リスク因子の影響度が年代によって劇的に変化するという事実です。
特に肥満のPAFは、若年層ほど圧倒的に高い値を示しました。40歳未満のグループでは、肥満のPAFは15.10%に達しています。これが40歳から64歳の層では7.93%、65歳以上の層では3.70%へと低下します。つまり、若いうちの肥満は、高齢者の肥満よりも人口全体の血圧上昇に対して4倍近いインパクトを持っているのです。
全リスク因子を統合した合計PAFにおいても、この傾向は顕著です。40歳未満の若年層では、これら7つの修正可能な因子をすべて排除すれば、高血圧の発症を31.39%も防げた可能性があると算出されました。対照的に、65歳以上の層では12.22%に留まっています。
性別による差異も見逃せません。全リスク因子の合計PAFは、男性で26.37%であるのに対し、女性では14.45%でした。これは、肥満、喫煙、飲酒といった生活習慣リスクの普及率が男性で高いことを反映しており、男性における生活習慣介入のポテンシャルが非常に大きいことを示唆しています。
なぜ若年層でリスク寄与が高いのか:分子生物学と疫学的視点からの考察
なぜ高齢者よりも若年層において、これらの修正可能な因子の重みが増すのでしょうか。論文中では、いくつかのメカニズムが議論されています。
第一に、若年期にこれらのリスク因子を保有している個体は、遺伝的素因と環境因子の相互作用において、より深刻な表現型を呈している可能性が挙げられます。若くして肥満や脂質異常症を呈する場合、それは単純な加齢変化ではなく、より強力な病理学的プロセスが進行しているサインかもしれません。
第二に、累積曝露期間の影響です。若年層で肥満になると、血管内皮機能の低下や交感神経活動の亢進、レニン・アンジオテンシン・アルドステロン系の活性化といった生理的負荷が、より長期にわたって血管系に加わることになります。これが不可逆的な血管壁の構造的変化(リモデリング)を早める結果となります。
第三に、高齢者における高血圧の病態がより複雑化することが挙げられます。高齢者では、血管の石灰化や弾性線維の変性といった「血管の老化」そのものが血圧上昇の主因となり、肥満や喫煙といった個別の生活習慣因子の相対的な寄与が薄まってしまうのです。若年者の高血圧は、生活習慣という外部入力に対してよりビビッドに反応する段階にあると言えます。
既存研究に対する新規性と本研究の価値
これまでの研究でも、肥満や喫煙が血圧を上げることは既知の事実でした。しかし、本研究が画期的なのは以下の3点に集約されます。
- 圧倒的なスケールと網羅性:100万人を超える日本人データを使い、肥満から睡眠、身体活動までを含む複数のリスク因子を同一のプラットフォームで比較した初めての試みです。
- 公衆衛生的優先順位の可視化:個人のリスクだけでなく、人口全体の疾患負荷をどの程度軽減できるかというPAFを用いたことで、政策決定における優先順位を明確にしました。
- 世代別戦略の必要性の提示:若年層における生活習慣改善のベネフィットが、高齢者におけるそれよりもはるかに大きいことを定量的に示したことで、予防医療の標的を明確化しました。
これまで、高血圧対策は健診などで異常が指摘される40代以降に重点が置かれがちでしたが、この研究は、20代、30代からの徹底した介入こそが、人口全体の血圧をコントロールする上で最も効率的であることを証明したのです。
本研究の限界(Limitation)
一方で、本研究の結果を解釈する際には留意すべき限界も存在します。
まず、データの性質上、食塩摂取量やカリウム摂取量、遺伝的素因といった重要な因子のデータが含まれていません。日本の高血圧において食塩制限は極めて重要ですが、これを含めた解析が行われれば、各因子のPAFの順位が変動する可能性があります。
次に、喫煙や身体活動、睡眠などの情報は自己申告に基づいています。これらは過小評価や想起バイアスが生じやすく、真の影響を正確に捉えきれていない可能性があります。また、血液検査や生活習慣のデータはベースライン時の一回のみの評価であり、追跡期間中の変化(禁煙の成功や体重の増減など)は考慮されていません。
さらに、転帰の定義にICD-10診断コードを使用しているため、軽症の高血圧で通院していないケースなどは拾い上げられていない可能性があります。感度分析として、診断コードと処方データの組み合わせによる厳格な定義でも同様の結果が得られていますが、診断バイアスが完全に排除されているわけではありません。
明日から実践できること
この論文から得られる知見を、明日からの診療や生活にどう活かすべきでしょうか。
もしあなたが医療従事者であれば、若年層の患者、あるいは同僚や家族に対して「まだ若いから大丈夫」という考えを改める必要があります。30代でのBMI 25は、将来の高血圧発症に対して、65歳以降のそれよりもはるかに重い意味を持ちます。若年者への特定保健指導や健康相談において、「今、体重を2kg落とすことは、30年後に血圧の薬を飲み始めるリスクを劇的に減らす、最もコストパフォーマンスの良い投資である」と伝えてください。
もしあなたが若年層の当事者であれば、特に「肥満」と「睡眠」にフォーカスしてください。今回のランキングで、睡眠障害が第2位のPAFを記録したことは注目に値します。忙しい日常の中で睡眠を削ることは、喫煙や飲酒と同等以上に、あなたの将来の血圧を蝕むリスクになります。
そして、社会全体としては、若年層が肥満を回避し、十分な睡眠を確保できるような環境整備が、将来の医療費抑制に向けた最も有効な一手であることを認識すべきです。
日本人にとって、高血圧を人口レベルで防ぐための最大のターゲットは、特に若い世代における肥満の解消です。40歳未満の肥満をなくすだけで、その世代の高血圧発症を15%減らせるという事実は、私たちの予防医学に対するアプローチを根本から変える力を持っています。
参考文献
Nishikawa M, Suzuki Y, Kaneko H, Okada A, Takeda N, Morita H, Fujiu K, Azegami T, Hayashi K, Kitaoka K, Miura K, Mizuno A, Nomura A, Kario K, Node K, Yasunaga H, Nangaku M, Arima H, Takeda N. Population attributable fraction of modifiable risk factors for incident hypertension: an analysis of large-scale epidemiological cohort. Hypertens Res. 2026. doi: 10.1038/s41440-026-02570-3.
補足:肥満が高血圧を助長するメカニズム
1. インスリン抵抗性の増大と交感神経系の過剰活性
肥満、特に内臓脂肪の蓄積は、インスリン抵抗性を引き起こします 。このインスリン抵抗性は、単に血糖値を上げるだけでなく、中枢神経系を介して交感神経系を過剰に活性化させます 。
- 交感神経が優位になることで、心拍数の増加や末梢血管の収縮が起こり、血行動態に直接的な圧力負荷がかかります 。
2. 腎臓におけるナトリウム再吸収の亢進
肥満および高インスリン血症は、腎臓の尿細管におけるナトリウムの再吸収を亢進させます 。
- 体内にナトリウムと水が貯留することで、循環血液量が増大し、物理的に血管壁へかかる圧力を高めます 。
- このプロセスは、腎臓周囲の脂肪組織による物理的な圧迫や、レニン・アンジオテンシン・アルドステロン系の活性化とも密接に関連しています 。
3. 脂質代謝異常との相互作用による血管負荷
論文内では、脂質異常症が高血圧発症の有意なリスク因子(PAF 2.74%)として挙げられています 。
- 肥満に伴う脂質代謝の乱れは、血管内皮細胞にストレスを与え、血管を拡張させる物質(一酸化窒素など)の産生を阻害します 。
- この「血管内皮機能障害」が起こることで、血管はしなやかさを失い、血行動態の変化に対して柔軟に適応できなくなり、血圧上昇を助長します 。
4. 若年層における「重症表現型」としての反応性
特に40歳未満の若年層において、肥満の寄与(PAF 15.10%)が極めて高いのは、これらの生物学的反応がより「鋭く」現れるためです 。
- 若年層での肥満は、遺伝的素因と環境因子が強く相互作用した「重症なリスクの表現型(Severe phenotype of risk)」であり、高齢者の加齢による血管変化よりも、上記のような動的な代謝ストレスが支配的に血圧を押し上げるエンジンとして機能します 。
メカニズムのまとめ
肥満は、単なる体重増加という物理的現象ではなく、「交感神経の亢進」「腎臓での水・塩分貯留」「血管内皮の機能低下」という複数の生物学的プロセスを同時に動かすスイッチです 。