はじめに
心房細動に伴う脳卒中の90%以上は、左心耳という小さな袋状の組織で形成される血栓に起因します。この左心耳を物理的に閉鎖する左心耳閉鎖術(LAAC)は、抗凝固療法の継続が困難な患者さんにとっての福音となりました。しかし、この治療の鍵を握るデバイスのサイズ選択において、私たちは「日本人は体が小さいのだから、左心耳も小さいだろう」という漠然とした前提を抱いていなかったでしょうか。倉敷中央病院と米国のシダーズ・サイナイ・メディカルセンターによる共同研究の本論文は、その直感がいかに危ういものであるかを、厳密なデータによって証明しています。
研究プロトコール概要(PICO)
本研究の構造を簡潔にまとめます。
P(対象):心房細動を有する日本人患者212名および米国人患者119名。
I(介入/曝露):日本人患者(カテーテルアブレーション施行前)。
C(比較):米国人患者(WATCHMANデバイスによる左心耳閉鎖術施行例)。
O(アウトカム):経食道心エコー(TEE)による左心耳の最大口径および奥行き、ならびにCTや造影による形態分類。
体格の差を逆転させる衝撃の数値
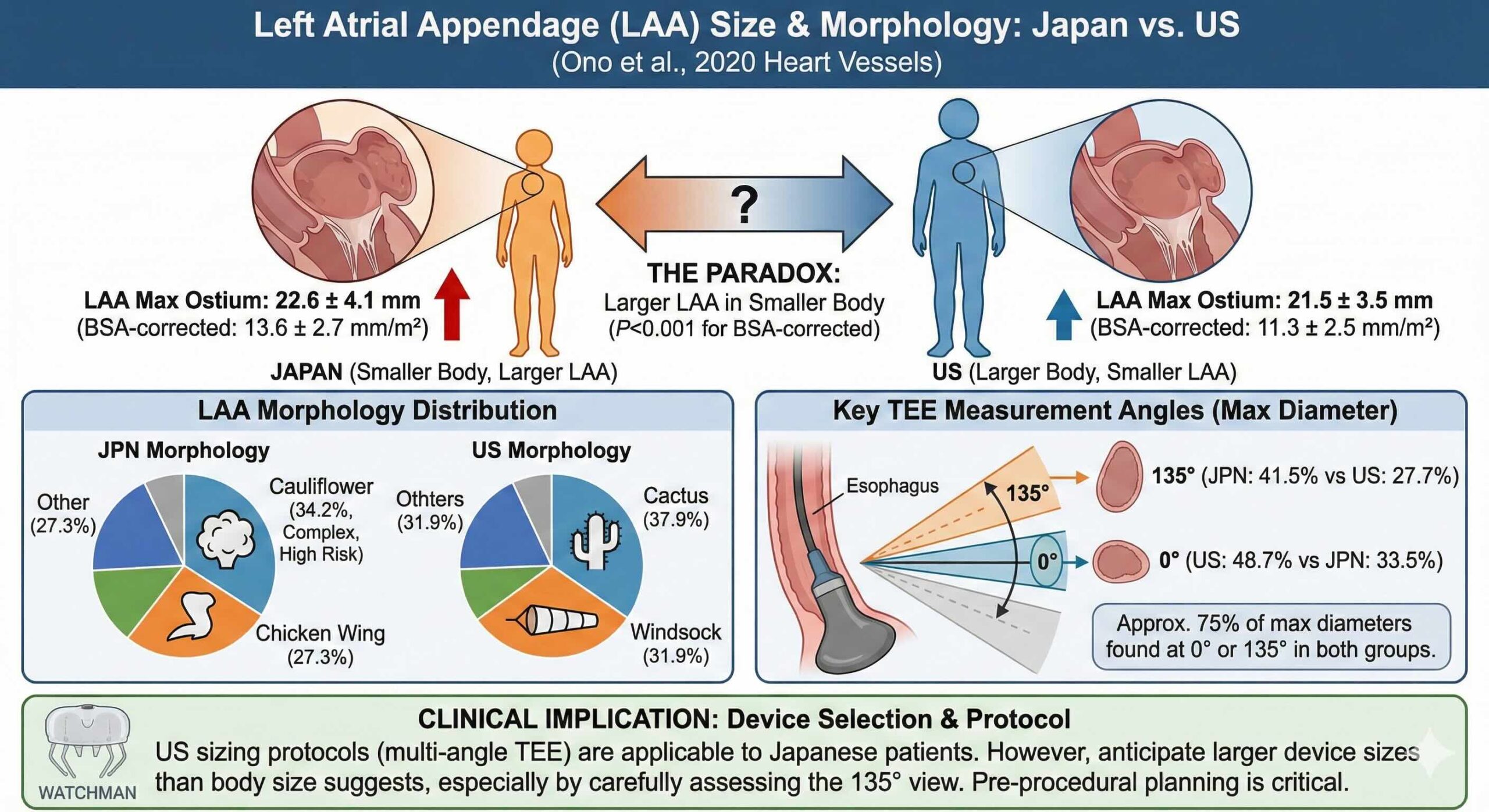
まず、対象となった両群の背景を確認します。米国人患者は日本人患者と比較して、身長(171.2cm対163.8cm)、体表面積(1.9m2対1.7m2)、BMI(27.8対23.5)のすべてにおいて有意に上回っていました。一般的な解剖学的予測に基づけば、米国人の左心耳の方が大きくなるはずです。
しかし、測定されたデータはその予測を真っ向から否定しました。左心耳の最大口径の平均値は、日本人が22.6±4.1mmであったのに対し、米国人は21.5±3.5mmでした。統計学的有意差(P=0.02)をもって、体格の小さい日本人の方が、左心耳の入り口が大きいというパラドックスが示されたのです。
さらに衝撃的なのは、体表面積(BSA)で補正した値です。BSAあたりの最大口径は、日本人が13.6±2.7mm/m2であるのに対し、米国人は11.3±2.5mm/m2と、その差はさらに鮮明となりました。これは、日本人の左心耳が単に大きいだけでなく、その体格に対して「不釣り合いに巨大」であることを意味しています。
形態学的な多様性と臨床的リスク
左心耳の形態は、その血栓形成リスクや閉鎖術の難易度に直結します。本研究では、日本人と米国人でその分布が大きく異なることも明らかになりました。
日本人の間で最も多かったのは、複雑な構造を持つカリフラワー型(34.2%)と、特徴的な屈曲を持つチキンウィング型(27.3%)でした。
一方で米国人では、カクタス(サボテン)型(37.9%)やウィンドソック(吹き流し)型(31.9%)が主流を占めていました。
特にカリフラワー型は、内部構造が複雑で奥行きが浅い傾向があり、デバイスの留置が技術的に困難なケースが少なくありません。日本人にこのタイプが多いという事実は、日本国内における左心耳閉鎖術において、より慎重な手技戦略とデバイスの選択が求められることを示唆しています。
また、左心耳の最大口径を捉えるためのエコーの角度についても重要な知見が得られました。日本人、米国人ともに約75%の症例で、0度または135度において最大径が測定されました。特に日本人の41.5%が135度で最大径を示しており、これは米国人の27.7%と比較して有意に高い割合でした。日本人の左心耳は、より鋭角な側へ広がっている特性があるのかもしれません。
なぜ日本人の左心耳は大きいのか:解剖学的考察
なぜ体格に劣る日本人が、より大きな左心耳を持つのでしょうか。本論文では、左房そのもののサイズとの関連についても触れています。興味深いことに、左房径(LA dimension)自体は米国人(45.3mm)の方が日本人(40.8mm)よりも大きいのです。つまり、日本人の心臓は「左房は小さいが、そこから生えている左心耳だけが突出して大きい」という特異な構造を呈していることになります。
この要因として、著者らは胸郭の形状や、心臓を取り巻く縦隔のスペースのバランスが影響している可能性を推測しています。東アジア人に特有の解剖学的制約が、左心耳の伸展方向に何らかのバイアスを与えているのかもしれません。分子生物学的な機序については本論文の範疇ではありませんが、心房の線維化や壁応力の加わり方の違いが、このような人種間差を生んでいる可能性は十分に考えられます。
本研究の新規性と学術的価値
本研究の最大の新規性は、同一の測定プロトコールを用いて、日本人と欧米人の左心耳を直接比較した点にあります。これまで、左心耳閉鎖術の臨床試験(PROTECT-AF試験やSALUTE試験)の結果から、なんとなく「日本人の方が大きなデバイスを使っているようだ」という断片的な情報はありましたが、それを科学的な解剖データとして実証した研究は存在しませんでした。
この発見は、欧米で開発された医療機器や術前シミュレーションの基準を、そのまま日本人に適用することの危うさを警鐘しています。「日本人は小柄だから、小さなサイズのデバイスを用意しておけば十分だろう」という予断は、術中のデバイス脱落や不完全閉鎖という致命的な合併症を招きかねません。
臨床現場における限界(Limitation)
本研究にはいくつかの限界点も存在します。第一に、比較された両群の背景が同一ではない点です。日本人群はカテーテルアブレーション前の患者であり、米国人群はすでに左心耳閉鎖術が必要と判断された高度なリスクを持つ患者群でした。米国人群の方がCHADS2スコアが高く、持続性心房細動の割合も多かったことは、左房リモデリングの進行度に差を生んでいる可能性があります。
第二に、形態評価の手法が日本人ではCT、米国人では血管造影と異なっていた点です。画像解像度の違いが分類に影響を与えた可能性は否定できません。また、2次元の経食道心エコーによる測定に限定されているため、最新の3次元エコーを用いた評価であれば、さらに詳細な体積比較が可能であったかもしれません。
明日からの臨床にどう活かすか
この論文から得られた知見を、明日からの診療にどう反映させるべきでしょうか。
第一に、術前スクリーニングとしての経食道心エコーにおいて、特に135度のビューを徹底的に評価することです。日本人の約4割がこの角度で最大径を呈することを念頭に置き、0度付近の画像だけで判断しない姿勢が重要です。
第二に、デバイスの在庫管理や術前プランニングにおいて、患者の体格に惑わされないことです。身長150センチメートルに満たない小柄な高齢女性であっても、左心耳口径が30ミリメートル近くに達している可能性は十分にあります。むしろ「日本人こそ大きめのデバイスを必要とするケースが多い」という認識を持つことが、予期せぬトラブルを防ぐことに繋がります。
第三に、CTによる形態評価を積極的に取り入れることです。日本人に多いカリフラワー型は、エコーだけではその複雑な内部構造を完全に把握しきれないことがあります。術前に3次元的な位置関係を把握し、チキンウィングの屈曲ポイントやカリフラワーの小葉の広がりを理解しておくことが、安全な留置への近道となります。
私たちの目の前にいる日本人患者の心臓には、欧米の教科書には書かれていない独自のドラマが隠されています。その解剖学的な個性を尊重し、データに基づいた最適解を導き出すことこそが、精密医療(プレシジョン・メディシン)の本質ではないでしょうか。
参考文献
Ono S, Kubo S, Maruo T, Kar S, Kadota K. Left atrial appendage size in patients with atrial fibrillation in Japan and the United States. Heart Vessels. 2021 Mar;36(3):403-410. doi: 10.1007/s00380-020-01690-1. Epub 2020 Sep 9. PMID: 32902641.