はじめに
医学の歴史において、スタチン製剤ほど心血管疾患の予防に寄与してきた薬剤は他に類を見ません。しかし、臨床現場では常に一つの大きな壁に突き当たります。それが、筋肉痛などの自覚症状を理由とした服用中断です。驚くべきことに、これまでの大規模な二重盲検比較試験では、スタチンとプラセボ(偽薬)の間で副作用の発生率に有意な差は認められていません。それにもかかわらず、現実の世界では多くの患者が副作用を訴え、治療を諦めてしまいます。この「臨床試験と現実の乖離」というパラドックスに対し、極めて独創的な手法で答えを出したのが本研究です。コレステロール低下療法における「副作用」という名の迷宮に光を当てた、SAMSON試験の衝撃的な報告を紐解いていきましょう。
研究プロトコール概要(PICO形式)
本研究の設計を簡潔に整理します。
P(対象):過去にスタチンを服用した際、2週間以内に副作用が現れたために服用を断念した経験を持つ患者60名。
I(介入):アトルバスタチン(20mg)を服用する月。
C(比較):プラセボを服用する月、および、何も服用しない(空のボトル)月。
O(アウトカム):スマートフォンアプリを用いた、0(無症状)から100(最悪の症状)までの日々の症状強度(筋肉の症状(痛みや違和感など))のスコア。
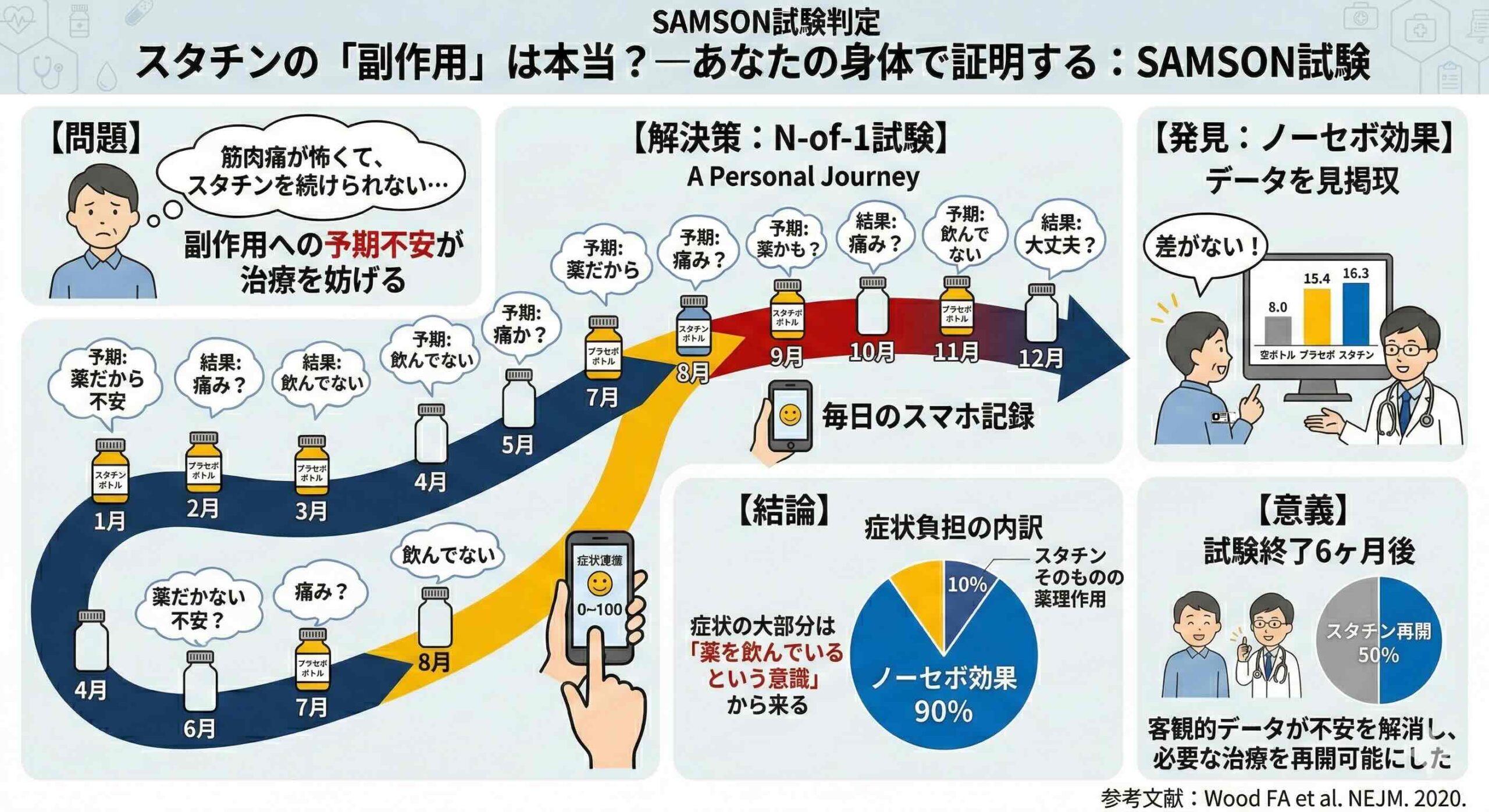
本研究は、各患者がスタチン、プラセボ、何もしないという3つの条件を、1ヶ月ごとにランダムな順番で12ヶ月間繰り返す「N-of-1試験」という形式を採用しています。
N-of-1試験とは、集団ではなく「特定の1人の患者」を対象に、複数の治療法(あるいは治療と偽薬)をランダムな順序で入れ替えながら、その反応を科学的に検証する手法のことです。
具体的な運用の詳細は以下の通りです。
- 一括配布: 患者には、アトルバスタチン20mgが入ったボトル4個、プラセボが入ったボトル4個、空のボトル4個の計12個が最初に手渡されました 。
- ランダムな服用順序: 12個のボトルはあらかじめランダムな順番に並べられており、各ボトルを1ヶ月ずつ、12ヶ月かけて順番に使用していくルールでした 。
- 非対面での報告: 毎日の症状強度の報告は外来受診時ではなく、スマートフォンアプリを通じてリアルタイムで行われました 。+1
このように、患者が自宅で1年間にわたって決められたシーケンス通りにボトルを開け、日々の体調をデジタルで記録し続けるという、自律性の高いプロトコールとなっていました 。
臨床研究の新たな地平:N-of-1試験の優雅な設計
本研究の最大の新規性は、集団の平均値を見る通常のアプローチではなく、個々の患者を一つの宇宙として捉える「N-of-1試験」を用いた点にあります。従来のエビデンスは「1万人に対してどうだったか」を語りますが、目の前の患者の痛みには答えてくれませんでした。本研究では、12個のボトル(スタチン4、プラセボ4、空ボトル4)をランダム化し、1年かけて一人ひとりの反応を精密に追跡しました。これにより、主観的な症状を客観的なデータへと昇華させることに成功したのです。
この手法は、単なる臨床試験を超え、患者自身が自分の体で起きていることの真実を目撃するプロセスでもあります。本研究では、副作用のために一度は治療を諦めた人々を対象としている点が極めて挑戦的です。
結果
解析の結果、得られた数値は非常に明確かつ衝撃的なものでした。
空ボトル、プラセボ、スタチン、各々の症状スコア
まず、何も服用していない月(何も入っていない空のボトル)の平均症状スコアは8.0でした。私たちは、薬を飲んでいなくても日々の生活の中で多少の不調を感じていることがわかります。
次に、プラセボを服用した月のスコアは15.4へと跳ね上がりました。
さらに、本物のスタチンを服用した月のスコアは16.3でした。
ここで重要なのは、統計的な比較です。何も飲まない状態と比較して、プラセボ月もスタチン月も、症状は有意に悪化していました(いずれもP値が0.001未満)。しかし、スタチンとプラセボを直接比較すると、その差はわずか0.9スコアであり、統計的に有意な差は認められませんでした(P値は0.39)。
ノーセボ比:90%は「ノーセボ効果」
研究チームはここから「ノーセボ比」を算出しました。これは、スタチンによって誘発された症状のうち、どれだけがプラセボでも生じていたかを示す指標です。その結果、スタチンによって引き起こされた症状負担の90%が、プラセボ服用時にも同様に引き起こされていたことが判明したのです。
分子生物学的な視点から考えれば、アトルバスタチンという分子が細胞レベルで引き起こす直接的な薬理作用による症状は、全体のわずか10%程度に過ぎない可能性が示唆されます。残りの90%は、薬剤の化学構造ではなく、「薬を飲むという行為」や「副作用への予期不安」といった心理・神経学的なプロセスによって誘発された「ノーセボ効果」であると言わざるを得ません。
試験終了6ヶ月後の患者たちの行動:50%の再開率
本研究の価値は、単に「副作用は思い込みである」と断じたことではありません。最も注目すべきは、試験終了から6ヶ月後の患者たちの行動です。
自分の12ヶ月間のデータをグラフとして見せられた患者たちのうち、実に30名(50%)がスタチン製剤の服用を正常に再開することができました。さらに4名が再開を計画していました。
かつて「副作用がひどくて絶対に飲めない」と確信していた患者の半数が、客観的なデータを通じて自分の症状の大部分がノーセボ効果であることを理解した瞬間、薬を受け入れられるようになったのです。これは、エビデンスの提示そのものが一つの治療行為(セラピューティック・インターベンション)になり得ることを示す、極めて示唆に富む結果です。
明日から実践できること:臨床における行動変容
この論文から得られる知見を、私たちは明日からの臨床や生活にどのように活かすべきでしょうか。
第一に、患者の訴える「痛み」や「不調」を全否定してはいけないということです。スコアが8.0から15.4に上がっている以上、患者は確かに痛みを感じています。それは嘘ではなく、ノーセボ効果という名の生理学的な現象です。
第二に、スタチン不耐症を疑う患者に対しては、単に「大丈夫です」と説得するのではなく、「一時的な休薬と再開」を繰り返す疑似的なN-of-1の視点を導入することです。例えば、症状が出た際に一度休薬し、症状が消えた後に再開して、再び症状が出るかを記録してもらうといった簡易的な評価は、患者が自身の症状を客観視する助けになります。
第三に、医療者の言葉選びがノーセボ効果を左右するという認識を持つことです。薬剤を処方する際、「筋肉痛が出るかもしれません」という警告が、実はその症状を創り出している可能性があります。「この薬は心臓を守る非常に強力な味方です」といったポジティブなフレーミングを心がけることが、不必要な副作用報告を減らす鍵となるでしょう。
本研究の限界(Limitation)
もちろん、本研究にも限界は存在します。
まず、対象となった患者数が60名と比較的少数であることです。また、観察期間が12ヶ月という短期間であるため、長期服用に伴う非常に稀で遅発性の副作用については評価できていません。さらに、用いられた薬剤がアトルバスタチン20mgという単一の種類と用量に限定されているため、他の強力なスタチンや高用量の場合でも全く同じ結果になるかは慎重に考える必要があります。
また、本研究の参加者は「過去に副作用で中止した人」という特定の背景を持つ集団であり、スタチンを初めて服用する一般集団にこの90%という数字をそのまま当てはめることはできません。しかし、臨床的に最も対応が難しい「スタチン不耐症」の集団において、これほど明確な結果が出たことの意味は非常に大きいと言えます。
終わりに
SAMSON試験は、私たちが「客観的事実」だと信じていた副作用がいかに「主観の投影」に左右されているかを鮮やかに描き出しました。痛みは脳で作られます。そして、その痛みを和らげるのは、時として強力な分子ではなく、一つの納得できる「データ」なのかもしれません。
患者との対話において、私たちが手渡すべきは錠剤だけではありません。その薬剤が真に必要であるという納得と、不安を取り除くための対話こそが、最適な治療を完遂するための真の処方箋となるのです。
参考文献
Wood FA, Howard JP, Finegold JA, et al. N-of-1 Trial of a Statin, Placebo, or No Treatment to Assess Side Effects. N Engl J Med. 2020;383(22):2182-2184. doi:10.1056/NEJMc2031173