はじめに
現在、私たちは肥満症治療の歴史における大きな転換点に立ち会っています。セマグルチドやチルゼパチドに代表されるGLP-1受容体作動薬およびGIP/GLP-1受容体デュアル作動薬の登場は、従来の食事・運動療法では到達し得なかった15%から20%という劇的な体重減少を可能にしました。しかし、これらの革新的な薬剤が「肥満という疾患を根治させているのか」という問いに対し、BMJ誌に掲載された最新の系統的レビューとメタ解析は、極めて厳格かつ衝撃的な回答を突きつけています。薬剤を中止した瞬間にカウントダウンは始まり、かつての恩恵はわずか2年足らずで消失するという現実です。
こちらも参考に。
研究プロトコールの概要
本研究は、肥満症治療薬(weight management medications;WMM)中止後の体重再増加(リバウンド)の速度を定量化し、行動療法(behavioural weight management programmes ;BWMP)との比較を行うことを目的とした、大規模な系統的レビューおよびメタ解析です。
各種データベース(Medline、Embase、PsycINFO、CINAHL、Cochrane、Web of Science、試験登録機関)を2025年2月まで検索し、成人における過体重または肥満を対象に、WMM(8週間以上)を実施し、治療終了後4週間以上の追跡調査を含むランダム化比較試験(RCT)、非ランダム化試験、観察研究を抽出しました。比較対象は、非薬物による減量介入またはプラセボとしました。PICO形式で大まかに表すと以下の通りです。
・P(対象):過体重または肥満を有する成人(18歳以上)(37件の研究、計9,341名)
・I(介入):現在または過去に承認された肥満症治療薬(8週間以上の継続使用)
・C(比較):非薬物介入(プラセボ、または何もしない群)および行動療法(過去のデータとの間接比較)
・O(アウトカム):主要評価項目は薬剤中止後の体重変化率。副次評価項目は心血管代謝マーカー(HbA1c、血圧、脂質など)の変化。
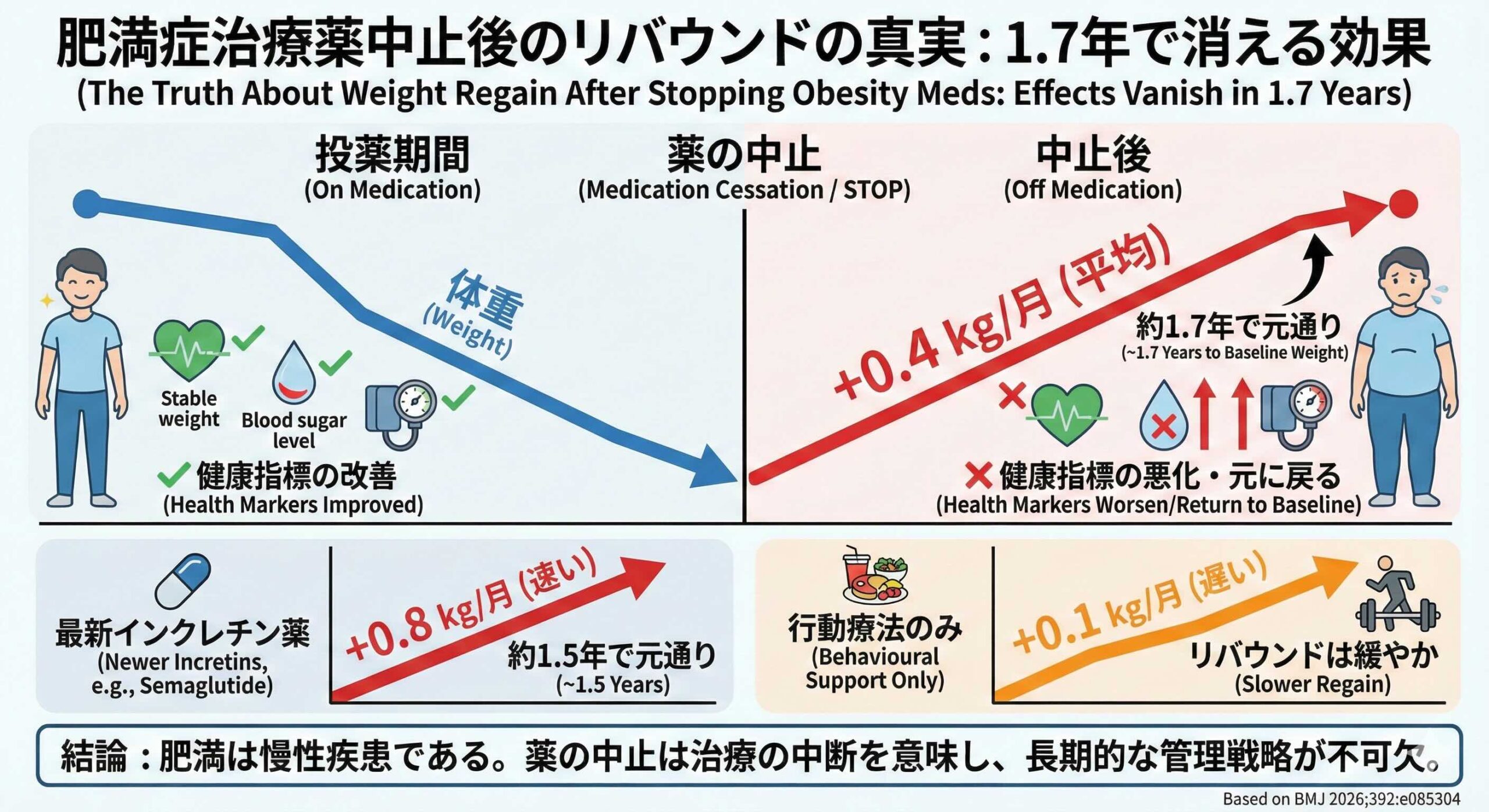
リバウンド現象:減量効果は中止後1.7年で消失
解析の結果、薬剤中止後の体重再増加は避けることのできない生理学的反応として浮き彫りになりました。薬剤を中止した参加者は、平均して月に0.4kgのペースで体重が再増加していました。この再増加率に基づくと、投薬によって得られた減量効果は、中止から平均1.7年で完全に消失し、ベースライン(投薬前)の体重に戻るという予測が示されました。
さらに、RCT(ランダム化比較試験)のみに限定した分析では、より厳しい現実が示されています。薬剤群とコントロール群(非薬物群)の間の体重差は、中止からわずか1.4年で統計的な有意差が失われることが判明しました。私たちが目にしている「劇的な痩身」は、薬剤という外因性の生理的介入がある間のみ維持される「条件付きの均衡」に過ぎないことが、具体的な数値によって実証されたのです。
最新インクレチン関連薬が抱えるパラドックス
本研究の特筆すべき点は、セマグルチドやチルゼパチドといった、より強力な「新世代インクレチン関連薬」に焦点を当てたサブグループ解析を行っている点です。分子生物学的視点で見れば、これらの薬剤はGLP-1(グルカゴン様ペプチド-1)やGIP(グルコース依存性インスリン分泌刺激ポリペプチド)の受容体に強力に作用し、中枢神経系における食欲抑制と消化管での満腹感持続を驚異的なレベルで実現します。
しかし、その効果が強力であればあるほど、中止後の反動もまた大きくなることが示されました。最新のインクレチン関連薬を使用していた群では、中止後の再増加速度は月に0.8kgに達し、わずか1.5年で元の体重に帰結すると予測されています。減量幅が大きかったとしても、生理学的なセットポイントへの回帰プロセスが加速されるため、より短期間で効果が霧散するというパラドックスが生じているのです。
「薬」は「行動療法」よりリバウンドが速い
研究チームは、薬剤による減量と行動療法(食事・運動プログラム)による減量を間接的に比較し、極めて示唆に富む知見を導き出しました。同じ5kg、10kg、あるいは15kgの減量を達成したとしても、薬剤で痩せた人の方が、行動療法で痩せた人よりも有意に速いスピードでリバウンドしていたのです。
具体的には、行動療法中止後の体重再増加は月に0.1kg程度であり、ベースラインに戻るまでには約3.9年を要するという結果が出ています。薬剤群(1.7年)と比較して2倍以上の期間、減量効果が持続していることになります。
この差異の背景には、減量プロセスの質的な違いがあると考えられます。行動療法は、意識的な食事管理や活動量の増加といった「自己管理スキル」の習得を伴うのに対し、薬剤は食欲という本能的な欲求を生物学的にマスク(遮断)する手法です。薬剤を中止すると、減量を支えていた生物学的な土台が瞬時に消滅し、残された個人の意識的な努力だけでは、薬理学的に抑制されていた強力な食欲に対抗しきれない可能性が示唆されています。
消失する健康上の恩恵:心血管代謝マーカーの回帰
本研究では体重だけでなく、臨床的に重要な心血管代謝マーカーについても追跡しています。減量に伴い、HbA1c、空腹時血糖、血圧、総コレステロール、中性脂肪の各数値は顕著に改善します。しかし、これらのボーナスもまた、体重再増加と歩調を合わせるようにして消失していきます。
空腹時血糖、収縮期血圧、コレステロール、中性脂肪は、薬剤中止から1年以内にベースライン付近まで戻り、HbA1cと拡張期血圧についても1.4年以内に治療前の水準に戻ると予測されました。つまり、薬物療法を期間限定の「短期イベント」として捉える限り、肥満に伴う合併症の長期的なリスク軽減は期待できないという厳しい結論が導かれます。
本研究の新規性と臨床的限界
本研究の新規性は、これまで断片的にしか知られていなかった「薬剤中止後の動態」を、最新の薬剤を含めて定量的に、かつ行動療法と比較可能な形で示した点にあります。特に、減量幅を揃えた上での比較によって、薬剤特有のリバウンドのしやすさを証明したことは、今後の肥満治療のガイドラインに大きな影響を与えるでしょう。
一方で、いくつかの限界点(リミテーション)も存在します。
第一に、薬剤中止後の追跡期間が2年を超えるデータは極めて乏しく、多くはそれ以前のデータを線形モデルで延長した予測値である点です。リバウンドが必ずしも直線的に進むとは限らないため、さらなる長期追跡が必要です。
第二に、最新薬に関する研究数がまだ少なく、一部の推定値の精度には幅がある点です。
第三に、行動療法との比較は間接的なものであり、集団の背景因子を完全には統一できていない点も考慮する必要があります。
明日からの行動に変えるための実践的解釈
この論文から得られる知見は、決して絶望的なものではありません。むしろ、成功のための「正しい設計図」を描くための必須知識です。
- 肥満を「慢性疾患」として再定義する高血圧や糖尿病の薬と同様に、肥満症治療薬も「止めたら戻る」のが当然であるという認識を持つべきです。短期間のイベントとして薬を飲むのではなく、一生付き合っていく慢性管理のツールとして位置づける必要があります。
- 投薬期間中こそ「行動療法のスキル」を磨く薬が食欲を抑えてくれている「ボーナスタイム」を、単なる休息期間にしないでください。薬の力で食事がコントロールできている間に、将来的に薬を減量・中止する可能性を見据え、意識的な食事選択の習慣や、運動の定着化といった、薬を止めても残る「個人のスキル」を必死に磨くことが、リバウンド速度を遅らせる唯一の道となります。
- 出口戦略を持たない投薬に警鐘を鳴らす「とりあえず数ヶ月飲んで痩せる」というアプローチは、1.5年後には元の体重に戻るという科学的予測が立っています。医療提供者も患者も、投薬開始時点で「中止した後の管理をどうするか」という具体的な戦略を共有すべきです。維持療法としての低用量投与や、休薬期間のモニタリング体制の構築が、明日からの診療や自身の健康管理において不可欠です。
- 予防医学への回帰薬による減量効果がかくも短期間で消失するという事実は、肥満になってから薬で解決することの難しさを改めて物語っています。早期からの生活習慣の改善による一次予防の重要性が、薬物療法の限界を知ることで逆説的に強調されたと言えます。
結論
肥満症治療薬は、人類が手に入れた強力な武器ですが、それは万能の「治癒薬」ではありません。本研究が示した1.7年という数字は、私たちが安易な「短期解決」の誘惑を捨て、肥満という複雑な病態に対して、生物学的介入と行動変容の両輪で長期的に取り組むべきであることを強く促しています。
参考文献
West S, Scragg J, Aveyard P, et al. Weight regain after cessation of medication for weight management: systematic review and meta-analysis. BMJ 2026;392:e085304. doi: 10.1136/bmj-2025-085304.