はじめに
高血圧治療における最大の関心事は、長らく「どの数値まで下げるべきか」という到達点にありました。しかし、2026年に発表されたSTEP試験の最新知見は、私たちの視座を劇的に転換させます。血圧管理の真髄は、単なる到達点(Destination)ではなく、そこに至るまでの「軌跡(Trajectory)」にこそ宿っているのです。本研究は、厳格な降圧治療下にある高齢患者において、降圧の「スピード」と「安定性」がいかに心血管予後を左右するかを鮮烈に描き出しました。
研究の骨格:PICOとデザイン
本研究の基盤となるプロトコール概要を以下に示します。
P(対象):60歳から80歳の中国人高血圧患者7,296名。平均年齢67歳ほど。
I(介入):収縮期血圧(SBP)110mmHg以上130mmHg未満を目標とする集中降圧治療。
C(比較):降圧の達成速度(目標到達時間)および安定性(受診ごとの平均実変動:ARV)に基づく7つの軌跡パターン。
O(アウトカム):心血管イベントの複合エンドポイント(脳卒中、急性冠症候群、心不全、冠血行再建術、心房細動、心血管死)。
研究デザイン:STEP(Strategy of Blood Pressure Intervention in Elderly Hypertensive Patients)試験およびその延長線上のデータを活用した事後解析。追跡期間の中央値: 2.50年。
なお、血圧測定に関しては、 各受診(来院)において、訓練を受けたスタッフが自動血圧計を用いて3回の血圧測定を行いました 。 解析に使用されたのは、3回の値の「平均値」です 。
既存概念を打ち破る研究の新規性
これまでの高血圧臨床試験の多くは、群全体の平均的な血圧変化に注目してきました。しかし、同じ「集中降圧群」の中にも、すぐに目標に達する者、じわじわと下がる者、あるいは激しく乱高下する者が混在しています。
本研究の卓越した新規性は、この個々の多様性を「速度」「安定性」「管理の質」という3つの動的な軸で定量化し、心血管リスクとの相関を明らかにした点にあります。特に、集中治療下での「目標到達までのスピード」が独立した予後予測因子であることを大規模に示したのは、本研究が世界で初めてです。
7つの軌跡が語る不都合な真実
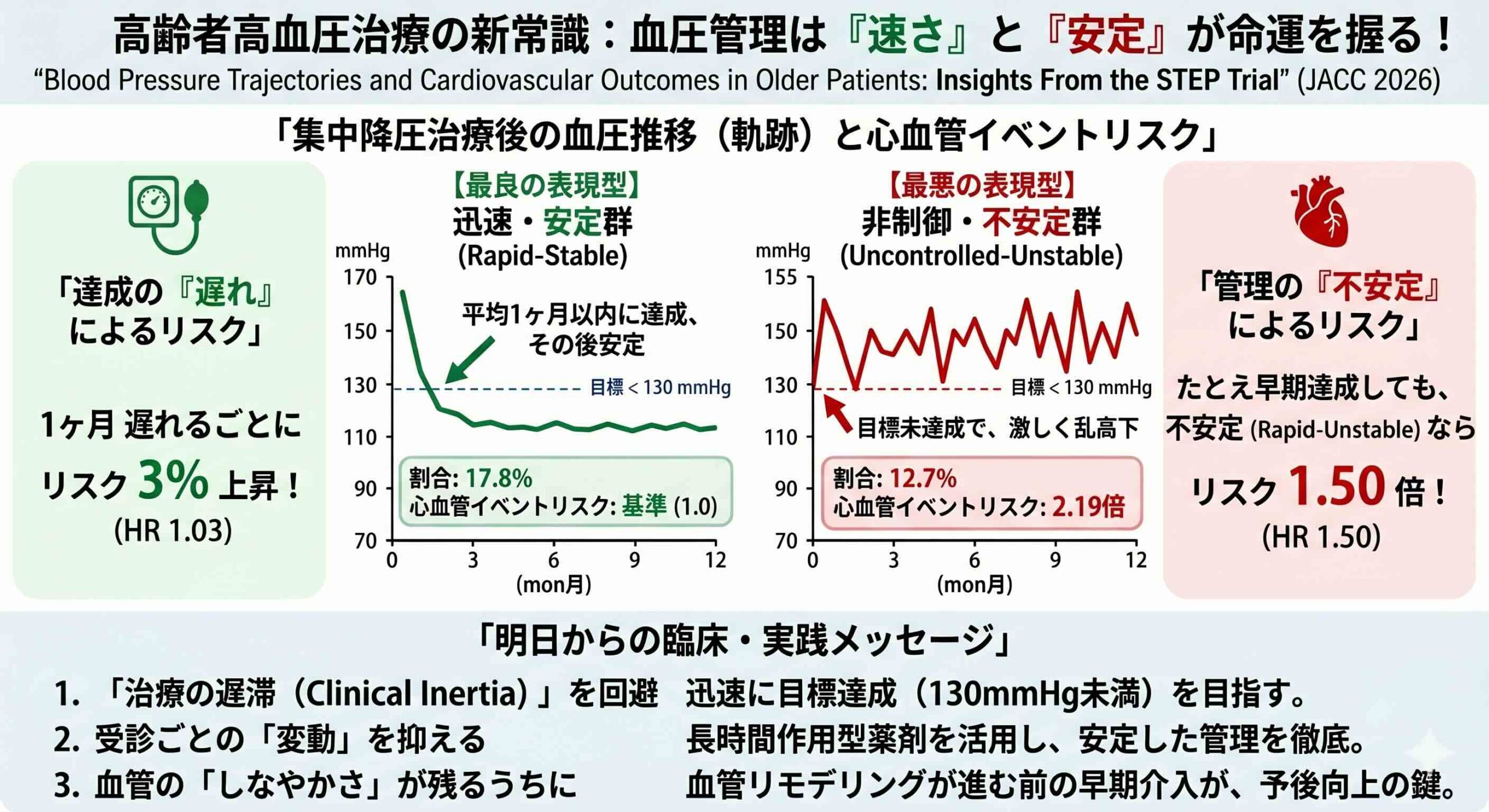
研究チームは、最初の12ヶ月間の血圧動態をもとに、患者を7つの表現型に分類しました。その内訳は、理想的な「迅速・安定(Rapid-Stable)」群がわずか17.8%にとどまる一方、目標達成に難渋する「遅延」群や、管理が安定しない「不安定」群、さらには目標に届かない「非制御」群が全体の多くを占めるという、臨床の厳しい現実を浮き彫りにしました。
驚くべきは、その予後の格差です。最もリスクが低い「迅速・安定」群と比較して、他のすべての軌跡パターンで心血管リスクが有意に上昇していました。最もリスクが高い「非制御・不安定(Uncontrolled-Unstable)」群では、ハザード比(HR)が2.19(95%信頼区間 1.42から3.38)と、2倍以上のリスク増加が認められました。特筆すべきは、たとえ目標を早期に達成しても、その後に乱高下を繰り返す「迅速・不安定(Rapid-Unstable)」群ですら、リスクが1.50倍に高まっていた事実です。
補足:血圧管理の軌跡に基づく7つの表現型
本研究では、集中降圧治療(収縮期血圧110mmHg以上130mmHg未満)開始後の最初の12ヶ月間における血圧の「速度(目標達成までの時間)」と「安定性(受診ごとの実変動:ARV)」という2つの動的指標を組み合わせて、患者を以下の7つの具体的な表現型(軌跡パターン)に分類しています 。
1. 迅速・安定群(Rapid-Stable)
- 定義: 早期(平均1ヶ月以内)に目標血圧を達成し、かつその後の血圧変動が少ないグループです 。
- 特徴: 全体の17.8%が該当し、心血管イベントのリスクが最も低い「理想的な」管理パターンとされています 。
2. 迅速・不安定群(Rapid-Unstable)
- 定義: 早期に目標を達成するものの、その後の血圧値が目標範囲を超えてリバウンドするなど、変動が激しいグループです 。
- 特徴: 全体の17.8%が該当し、早期達成のメリットが不安定さによって減弱する傾向があります 。
3. 遅延・安定群(Delayed-Stable)
- 定義: 目標血圧の達成までに数ヶ月(平均4から6ヶ月)の時間を要しますが、一度達成した後は安定して維持できるグループです 。
- 特徴: 全体の12.2%を占めます 。
4. 遅延・不安定群(Delayed-Unstable)
- 定義: 目標達成が遅いだけでなく、達成後も血圧が不安定に推移するグループです 。
- 特徴: 全体の12.2%を占めます 。
5. 不安定管理群(Labile Control)
- 定義: 1年間のうち何度か目標値(130mmHg未満)を下回ることはあっても、安定して目標を維持することができないグループです 。
- 特徴: 全体の14.7%が該当し、最も高い実変動(ARV)を示します 。
6. 非制御・安定群(Uncontrolled-Stable)
- 定義: 1年間の観察期間を通じて一度も目標血圧(130mmHg未満)を下回ることがありませんが、高値のまま数値自体は安定しているグループです 。
- 特徴: 全体の12.7%を占めます 。
7. 非制御・不安定群(Uncontrolled-Unstable)
- 定義: 目標血圧を一度も達成できず、かつ血圧値も激しく変動し続けるグループです 。
- 特徴: 全体の12.7%を占め、あらゆるパターンの中で最も心血管イベントのリスクが高い「最悪の予後」を示す表現型です 。
遅れと不安定性が心血管を蝕む
1ヶ月の遅れるごとに3%リスク増加
本研究が提示した数値は、臨床医にとって極めて重い意味を持ちます。連続変数としての解析によれば、目標血圧(130mmHg未満)への到達が1ヶ月遅れるごとに、心血管イベントのリスクは3%ずつ、直線的に増加します(HR 1.03、95%信頼区間 1.01から1.04)。これは「いずれ下がれば良い」という妥協が、高齢患者の血管予後を確実に悪化させていることを示唆しています。
血圧変動、目標血圧、累積負荷
また、管理の「安定性」も決定的な要因です。ARV(平均実変動)が1標準偏差(SD)上昇するごとにリスクは13%上昇し、管理の「質」を示すTTR(目標範囲内時間)が10%増加するごとにリスクは5%減少していました。
さらに、累積的な血圧負荷を示すSBPロード(Load)が1SD増加すると、リスクは21%も跳ね上がります。これらの数値は、血圧管理において「速さ」「安定」「継続」がいかに分かちがたく結びついているかを物語っています。
生理学的背景:血管の硬さと代謝の重荷
なぜ、これほどまでに反応に差が出るのでしょうか。本研究は、この異質性の背後にある生理学的・背景的要因にも光を当てています。
血管の硬化により、降圧薬に対する反応性が低下
まず、目標に届かない「非制御」群や「遅延」群では、ベースラインの血管内皮機能の指標であるbaPWV(心臓足首脈波伝達速度)が有意に高いことが示されました。具体的には、「迅速・安定」群の平均baPWVが1,787.86 cm/sであるのに対し、「非制御・安定」群では1,923.56 cm/s、「非制御・不安定」群では1,917.63 cm/sと、明らかな血管の硬化が認められました。つまり、長年の高血圧によって血管のしなやかさが失われ、リモデリングが進んでしまった症例では、降圧薬に対する反応性が低下し、血圧の自己調節能も破綻していると考えられます。
代謝プロファイル、ライフスタイル
さらに、代謝プロファイルも軌跡に影響を与えています。目標達成が困難なグループでは、空腹時血糖値やLDLコレステロールが高く、糖尿病の合併率も高い傾向にありました。特に、最も予後不良な「非制御・不安定」群では、喫煙率(19.3%)や飲酒率(31.1%)が高く、これら不健康なライフスタイルが降圧効率を阻害し、血圧の乱高下を増幅させている可能性が推察されます。
研究の限界:解釈における注意点
本研究にはいくつかの限界が存在します。
第一に、STEP試験の対象者が60歳から80歳の中国人高齢者に特化しているため、若年層や他の人種、民族にそのまま適用できるかどうかは慎重な判断が必要です。
第二に、心不全や心房細動といった一部の二次的アウトカムについてはイベント数が比較的少なく、信頼区間が広くなっている項目があります。
第三に、これは軌跡に基づいた観察的解析であるため、厳密な意味での因果関係を断定するものではありません。つまり、「血圧が不安定だから予後が悪い」のか、「予後が悪いような血管状態だから血圧が不安定になる」のかという、双方向性の議論が残されています。
明日の臨床を変える実践的メッセージ
この論文を読み解いた私たちが、明日からの診療や生活で実践すべき行動は何でしょうか。
第一に、治療開始後の「スピード感」を重視することです。目標到達の1ヶ月の遅れが3%のリスク増につながるという事実は、治療強化を先延ばしにする「臨床的慣性(Therapeutic Inertia)」への強力な警告です。高齢者であっても、安全性を確保しつつ迅速に目標値へ誘導する積極的な姿勢が求められます。
第二に、血圧の「質」を評価する習慣を持つことです。診察室での単発の血圧値が目標内であったとしても、前回の値と比較して大きく変動している場合は注意が必要です。家庭血圧計などを活用し、変動を抑えるような薬剤選択(長時間作用型カルシウム拮抗薬など)や、生活習慣の修正(減塩、禁酒、禁煙)をより徹底すべきです。
第三に、血圧が下がりにくい、あるいは変動が激しい患者を「難治性」と片付けるのではなく、それ自体を「超高リスクのサイン」と捉え直すことです。そのような患者には、心血管イベントを未然に防ぐためのより厳格な脂質管理や血糖管理、そして心エコーや頸動脈エコーによる標的臓器障害の精査を並行して行うべきでしょう。
血圧管理は「静的な点」から「動的な線」の評価へと進化しました。私たちは、患者一人ひとりが描く血圧の軌跡に寄り添い、それを最適化することで、心血管疾患という嵐から彼らを守り抜かなければなりません。
参考文献
Peng X, Song Q, Bai J, Liu Y, Cui F, Chen Z, Cai J. Blood Pressure Trajectories and Cardiovascular Outcomes in Older Patients: Insights From the STEP Trial. J Am Coll Cardiol. 2026. doi: 10.1016/j.jacc.2026.01.090.