はじめに
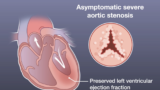
これまで「症状の出現」が介入の大前提とされてきた大動脈弁狭窄症(aortic stenosis: AS)に対し、今、パラダイムシフトが起きようとしています。1998年のACC/AHAガイドラインにおいては、ASに対する大動脈弁置換術(AVR)のクラスI適応は「症候性であること」のみでした。しかし、TAVI(経カテーテル的大動脈弁置換術)の登場、外科的手術の安全性向上、そして無症候性AS患者に対する長期予後の詳細な観察研究や介入試験の積み重ねにより、より積極的な治療戦略が模索され始めています。
2025年3月JAMA Cardiologyに掲載されたNishimuraらによるこの総説は、無症候性重症ASに対する早期介入の是非について、最新のエビデンスを基に深い洞察を提供しています。ここでは、この論説をもとに、無症候性ASに対する介入に関し解説します。
こちらも参考にしてください。
無症候性ASの自然歴
無症候性重症ASを放置した場合の予後に関するデータは、臨床判断の基礎となります。Lancellottiらの研究(2018年)によれば、心臓弁膜症クリニックで経過観察された患者における突然死率は年間0.65%と低い値でした。しかし、Pellikkaらの長期追跡研究(2005年)では、無症候性でも血行動態的に有意なAS患者の約50%が5年以内に弁置換術を必要とすることが示されています。
近年の無作為化比較試験ではさらに興味深いデータが得られています。
AVATAR試験(2022年)では、早期手術群で4年後の主要心血管イベントが24%から5%に減少しました。
EARLY TAVR試験(2025年)では、平均大動脈弁圧較差65mmHg以上の患者において、TAVI早期介入群で症状発現率が有意に低下しています。
これらのデータは、無症候性ASが決して「良性」の病態ではないことを示唆しています。特に、弁圧較差が60mmHgを超える「非常に重症」なASや、左室機能が低下傾向にある症例では、早期介入を考慮する根拠となり得ます。
早期介入のメリット
早期介入の主なメリットは、症状発現の予防とそれに伴う緊急入院の減少です。
Kangらの研究(2020年)では、早期手術群で71%の患者が術後5年間無症状で経過したのに対し、待機的治療群では44%のみでした。この差は主に、待機的治療群で症状発現を契機とした弁置換術が必要になったことによります。
分子生物学的観点からは、無症候性段階であっても心筋線維化が進行している可能性が指摘されています。
EVOLVED試験(2025年)では、心臓MRIで心筋線維化が確認された無症候性AS患者において、早期介入群で左室リモデリングの改善が認められました。これは、弁狭窄による圧負荷が分子レベルで心筋細胞のアポトーシスや線維芽細胞活性化を引き起こし、不可逆的な心筋障害を進行させる機序を示唆しています。
臨床的に特に注目すべきは、大動脈弁圧較差が55mmHgを超える症例です。この群では、早期介入により3年後の生存率が92%から97%に改善したというデータ(Banovicら、2022年)があります。ただし、この生存率改善は主に心血管死の減少によるもので、全死亡率には有意差がない点に注意が必要です。
早期介入のリスクと課題
早期介入には確かにメリットがありますが、リスクを過小評価すべきではありません。現代の外科的大動脈弁置換術(SAVR)の周術期死亡率は1%未満と低いものの、合併症リスクは無視できません。TAVIにおいても、血管合併症(3-5%)やペースメーカー植え込み(10-15%)などの問題が残っています。
長期的な課題として、人工弁の耐久性と合併症が挙げられます。50歳で機械弁を植え込んだ場合、生涯にわたる抗凝固療法が必要となり、主要出血リスクが年間1-3%発生します。生体弁を選択した場合でも、10-15年後の再介入リスクが避けられません。Nishimuraらが指摘するように、75歳の患者にTAVIを行うことと、50歳の患者にSAVRを行うことの長期的影響は全く異なります。
また、現在のエビデンスのほとんどが「高圧較差AS」に限定されている点も重要です。低流量・低圧較差ASや大動脈弁石灰化スコアが極端に高い症例については、早期介入のメリットは不明瞭です。さらに、EARLY TAVR試験の対象は主に高齢者であったため、若年者への結果の外挿には注意が必要です。
個別化医療の実践
無症候性重症AS患者の管理に重要な要素
この論文が提唱する最も重要なメッセージは、「one-size-fits-all」アプローチの拒否です。無症候性重症AS患者の管理には、以下の要素を総合的に評価する必要があります。
- 弁狭窄の重症度:大動脈弁圧較差(特に55mmHg以上)、弁口面積、血流速度
- 左室機能:駆出率、左室肥大の程度、心筋線維化の有無
- 患者背景:年齢、併存疾患、社会的サポート
- 患者の価値観と選好:リスク許容度、生活設計
若年患者では機械弁選択時の生涯抗凝固療法、あるいは生体弁選択時の再介入の可能性を含めた説明が不可欠です。
「すぐに手術すべきか」ではなく、「今すぐ手術してもよいか/まだ待ってもよいか」という“reasonable to proceed”あるいは“okay to wait”というフレーズが、患者との意思決定を円滑に進めるためのキーワードになります。
具体的な臨床シナリオ
具体的な臨床シナリオとして、論文では2つの対照的な症例が提示されています。1つは「平均圧較差65mmHg、駆出率55%の75歳患者」で、TAVI早期介入が妥当と考えられます。もう1つは「平均圧較差42mmHgの50歳患者」で、経過観察が選択されるかもしれません。
- 75歳男性、EF 55%、平均圧較差 65 mmHg → TAVIが合理的
- 50歳女性、家族介護中、平均圧較差 42 mmHg → 経過観察が現実的
「観察」の質を上げる工夫と実践的ポイント
介入を見送る場合には、以下のような実践が明日から役立ちます。
動脈硬化性危険因子(高血圧、脂質異常症など)の積極的管理
AS患者の約半数は動脈硬化性疾患を合併しており、スタチン療法や血圧管理などの全身的リスクマネジメントも不可欠です。
定期的フォローアップの体制整備
循環器専門医や、弁膜症専門のクリニックでの管理が望ましく、少なくとも6〜12ヶ月ごとの定期評価が推奨されます。
患者教育を徹底し、「息切れや易疲労感などの微妙な症状変化」を報告するよう指導します。
運動負荷試験の活用
症状の客観評価と運動耐容能の確認は、無症候性AS管理において極めて重要です
冠動脈CTの併用
冠動脈病変の除外に加え、TAVIの適応可否を判断するための解剖学的情報も得られます。
結論:個別化医療と共有意思決定の時代
無症候性重症ASの管理において、早期介入はすべての患者に推奨されるわけではありませんが、特定のハイリスク患者(非常に重症なAS、心筋線維化の進行、急速な進行が予想される症例)では合理的な選択肢となり得ます。重要なのは、患者の個別の状況や価値観を尊重した共有意思決定プロセスです。
今後の研究課題として、バイオマーカーを活用したリスク層別化、TAVIの長期転帰、低流量・低圧較差ASへの介入タイミングなどが挙げられます。臨床医は、最新のエビデンスを批判的に評価しつつ、各患者にとって最善の選択を模索し続ける必要があります。
参考文献
Nishimura RA, O’Gara PT, Bonow RO. Aortic Valve Intervention for Asymptomatic Aortic Stenosis. JAMA Cardiol. Published online March 26, 2025. doi:10.1001/jamacardio.2025.0483