心疾患への不安や不整脈の兆候を抱える方々にとって、自らの健康状態をより正確にモニタリングすることは大きな安心感をもたらします。最近の技術革新の中で、スマートウォッチが心電図(ECG)を記録する能力を備え始めたことは注目に値します。本稿では、2022年に発表された研究論文をもとに、スマートウォッチ心電図の可能性と限界について解説します。
スマートウォッチの進化と心電図診断の新展開
これまで心電図検査は医療施設で12誘導心電図を用いて行われてきました。しかし、スマートウォッチはその手軽さと携帯性により、心疾患の早期発見と遠隔医療における重要なツールとなる可能性を秘めています。たとえば、2023年の調査では、スマートウォッチの世界市場は前年比20%成長し、推定1億5千万台が出荷されました。この中で、心電図機能を搭載したモデルが占める割合は急増しており、患者が自らの健康データを管理できる新時代を迎えています。
Apple Watchなどのスマートウォッチは、単一誘導心電図(リードI)を手首で記録できるように設計されています。この技術は特に心房細動(AF)の検出に優れており、感度96%、特異度91%という高い精度を示しました。さらに、患者が症状を感じた際に即座に心電図を記録できる点は、従来の医療機器に対する優位性を持っています。
記録位置を変えることで診断能力が向上
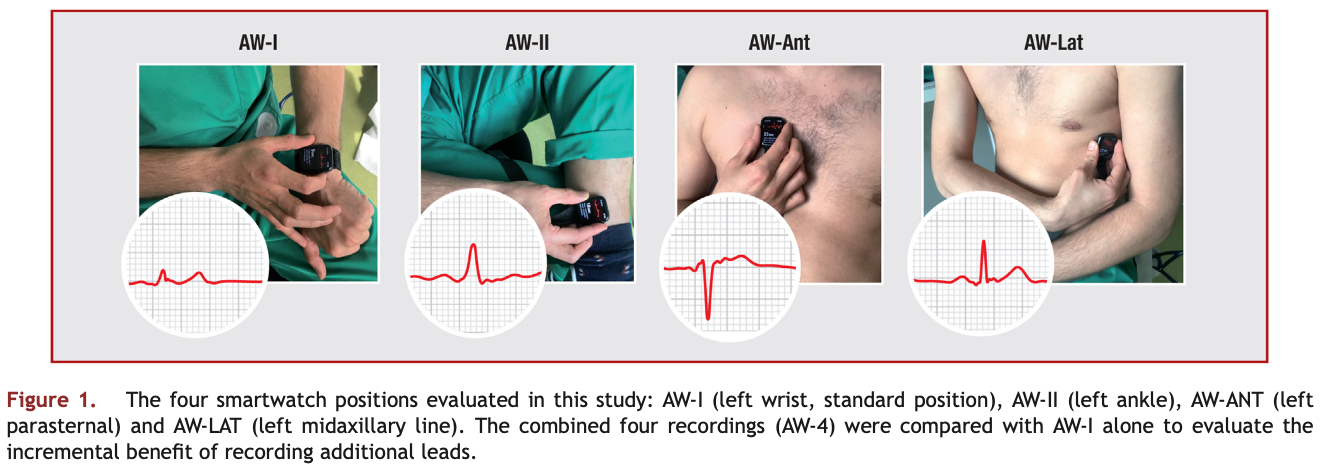
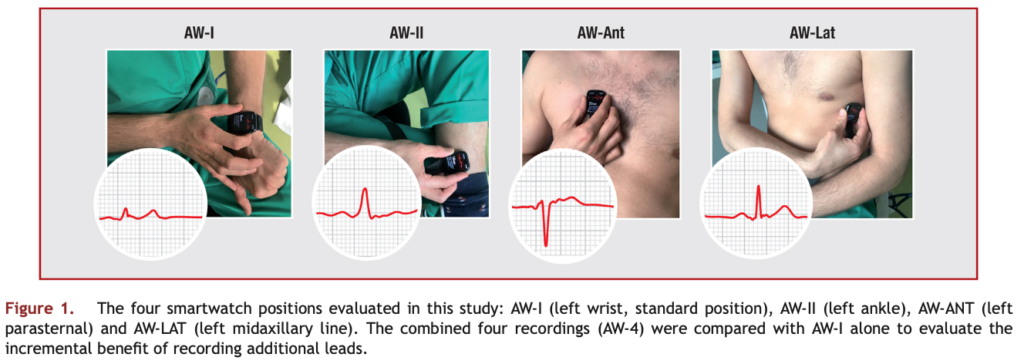
心臓の電気活動は人体の異なる部位で記録されると、それぞれ異なる視点で観察されるため、特定の異常の検出能力が変わることがあります。例えば、手首では主に心臓の横方向の電気活動を捉える一方で、足首や胸部での記録は縦方向や胸部の活動を捉えることが可能です。このため、スマートウォッチの記録位置を工夫することで、診断精度が向上する可能性があります。研究では、スマートウォッチを手首以外の部位に配置することで、診断精度が大幅に向上することが示されました。具体的には、足首や胸部にスマートウォッチを配置して記録を行うことで、次のような改善が確認されました:
- 異常心電図の検出精度
- 手首のみ(AW-I):感度80%
- 足首と胸部を加えたAW-4:感度91%(P < 0.01)
- T波異常の検出
- AW-I:感度34%
- AW-4:感度77%(P < 0.01)
- 病的Q波の検出
- AW-I:感度7%
- AW-4:感度41%(P < 0.01)
これにより、AW-4は従来のAW-Iよりも幅広い心疾患の兆候を捉える能力を持つことが明らかになりました。
心房粗動(AFL)と房室ブロックの診断精度
心房粗動(AFL)や房室ブロック(AVブロック)は、AW-Iだけでは診断が難しい場合があります。AW-IではAFLの感度が25%にとどまった一方で、AW-4では69%に向上しました(P = 0.04)。また、AW-4では房室ブロックの識別能力も向上し、洞性徐脈との正確な区別が可能になりました(正確性:81%から95%、P = 0.03)。
実践的な記録方法
スマートウォッチを用いて心電図を記録する際、以下の手順を実践することでより有用な情報を得ることが可能です:
- 手首での記録(AW-I)
- 左手首にスマートウォッチを装着し、右手の指でデジタルクラウンに触れて記録します。
- 足首での記録(AW-II)
- スマートウォッチを左足首に装着し、右手の指でデジタルクラウンに触れて記録します。
- 胸部での記録(AW-ANTおよびAW-LAT)
- AW-ANT(V1相当):右側胸骨縁第4肋間にスマートウォッチを置き、右手の指でデジタルクラウンに触れて記録します。
- AW-LAT(V6相当):左側腋窩線第5肋間にスマートウォッチを置き、同様に記録します。
これらの手法を組み合わせることで、より包括的な心電図データを得ることが可能です。
スマートウォッチ心電図の限界と今後の課題
スマートウォッチの心電図記録は画期的な技術ですが、いくつかの限界も存在します。特に、心筋虚血(例:ST上昇型心筋梗塞)の診断には不向きであるため、症状が疑われる場合は速やかに医療機関を受診する必要があります。
例えば、ある臨床現場では、患者が胸痛を訴えスマートウォッチで記録した心電図を持参したものの、明確なST上昇が確認されず、12誘導心電図による再評価で心筋梗塞が判明したケースが報告されています。この事例は、単一誘導記録の限界を如実に示しており、症状が疑われる場合の即時医療介入の重要性を強調します。
また、AW-4によって検出精度が向上したとはいえ、全ての異常を確実に捉えることはできません。例えば、特異的な伝導異常や一部の稀な心疾患においては、追加リードでも十分な情報が得られない場合があります。
今後、機械学習を活用した診断アルゴリズムの開発により、さらなる精度向上が期待されます。これにより、スマートウォッチ心電図の適用範囲が拡大し、より多くの患者に恩恵をもたらす可能性があります。
今後、機械学習を活用した診断アルゴリズムの開発により、さらなる精度向上が期待されます。
結論
スマートウォッチ心電図は、心房細動や脚ブロックの診断において高い有用性を持ち、追加リード記録によりその可能性はさらに広がります。この技術は遠隔医療の発展に寄与し、患者自身が自身の心疾患リスクをより正確に管理する道を開くでしょう。
さらに、機械学習の進歩により、スマートウォッチ心電図の可能性は飛躍的に拡大することが期待されます。たとえば、人工知能を活用した診断アルゴリズムが導入されれば、心房細動だけでなく、心室性不整脈や稀な伝導障害の検出も可能になるかもしれません。これにより、個別化されたリスク評価や診断が日常的に行えるようになる未来が見えてきます。
ただし、その限界を理解した上で、医療専門家との連携を図ることが重要です。スマートウォッチはあくまで補助的なツールであり、症状が疑われる場合は速やかに医療機関を受診する必要があります。
参考文献
Ploux S, Strik M, Caillol T, et al. Beyond the wrist: Using a smartwatch electrocardiogram to detect electrocardiographic abnormalities. Archives of Cardiovascular Disease. 2022;115(1):29-36. doi:10.1016/j.acvd.2021.11.003.