はじめに
失神は救急外来受診者の0.8%から2.4%を占め、入院理由の約6%にものぼる極めて一般的な病態です。その多くは一過性の良性経過を辿ると考えられがちですが、実際には背後に潜む基礎疾患によって、その後の死亡率や心血管イベントのリスクは大きく異なります。臨床医が長年抱いてきた「どの患者に注意を払うべきか」という問いに対し、デンマークの研究チームが2026年に発表した本論文は、PR間隔という古典的なパラメータに新たな光を当てました。
研究の設計:5万人規模のデンマーク全国コホート
この研究は、デンマーク全国の心電図コホート(DNEC)という世界最大級のデータベースを活用した、非常に堅牢なプロトコールに基づいています。本研究のPECO(P:対象、E:暴露、C:比較、O:アウトカム)は以下の通りです。
P(対象):18歳以上で、失神(ICD-10コード R55.9)と診断され、入院から24時間以内に心電図を記録した初発患者。失神の原因がまだ特定されていない、あるいは様々な原因が含まれる一般的な失神患者の集団。年齢中央値は約70歳、高血圧や虚血性心疾患、心不全、糖尿病など、高齢で基礎疾患(特に心臓の病気)を抱えている患者が多い。
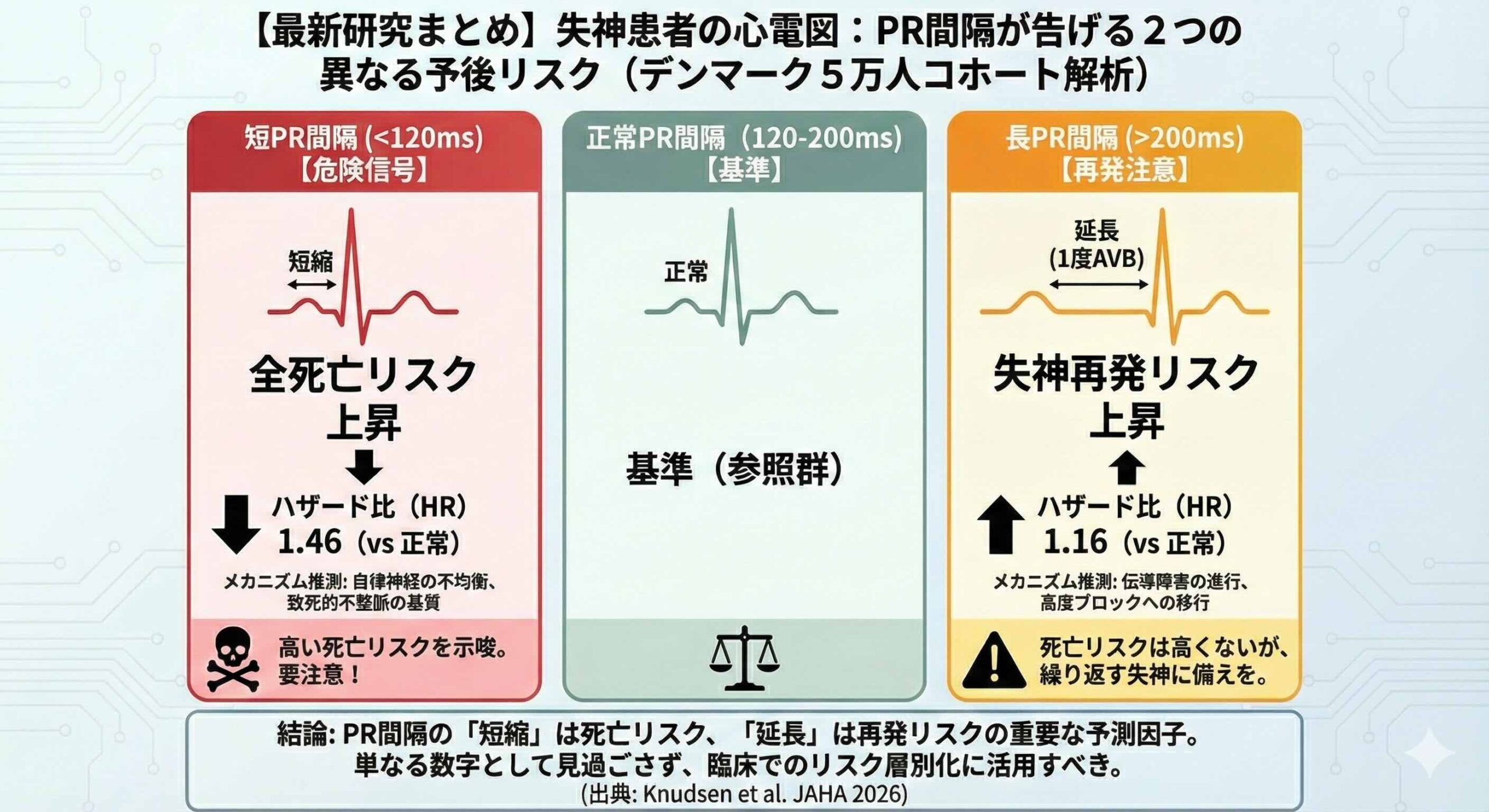
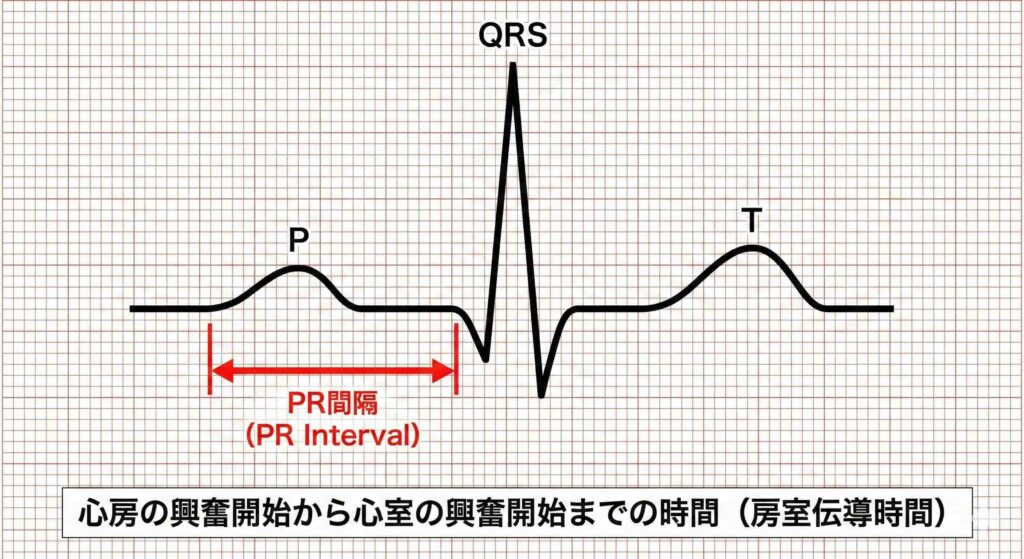
E(暴露):PR間隔の異常。短PR間隔(120ms未満)および長PR間隔(200ms超)。
C(比較):正常PR間隔(120msから200ms)。
O(アウトカム):全死亡(All-cause mortality)および失神の再発(Recurrent syncope)。
解析対象となったのは、2000年から2021年の間に登録された50,816人という膨大な数の患者です。癌、慢性閉塞性肺疾患、貧血といった予後に影響を与える可能性のある合併症を持つ患者や、ペースメーカー装着者、不整脈(心房細動や高度房室ブロックなど)を既に呈している患者は厳格に除外されました。これにより、純粋に「洞調律におけるPR間隔」が持つ予後的意義が浮き彫りになったのです。
結果:短PR間隔に潜む死の影
臨床医が最も注視すべきは、短PR間隔(120ms未満)と死亡率の強い相関です。年齢、性別、心不全、虚血性心疾患などの主要な共変量を調整した多変量解析の結果、短PR間隔を持つ患者の全死亡リスクは、正常PR間隔の患者と比較してハザード比1.46(95%信頼区間 1.21-1.77、P < 0.001)という極めて高い数値を示しました。
特筆すべきは、高齢者層におけるそのインパクトです。74歳を超える高齢者において、短PR間隔を持つ群の5年生存率は劇的に低下し、累積死亡率は46.3%に達しました。これに対し、同じ年齢層で長PR間隔を持つ群の死亡率は38.6%に留まっています。これまでPR間隔の短縮は、WPW症候群などの特殊な例を除けば「伝導が良好である」とポジティブ、あるいは少なくとも無害に捉えられることが多かったのですが、本研究はその認識を根底から覆しました。
調整後の5年累積死亡率で見ると、短PR間隔群は18%であったのに対し、正常群は14%、長PR間隔群は13%でした。つまり、失神患者において真に警戒すべきは「PR間隔の延長」よりも、むしろ「PR間隔の短縮」であったのです。
長PR間隔がもたらす失神の「再発」
一方で、長PR間隔(200ms超)は死亡率との有意な関連こそ認められなかったものの、別の深刻なリスクを抱えていることが判明しました。それは、失神の「再発」です。
長PR間隔を持つ患者は、正常群と比較して失神を再発させるハザード比が1.16(95%信頼区間 1.10-1.22、P < 0.001)と有意に上昇していました。5年間の累積再発率は、長PR間隔群で23%に達しており、患者の生活の質(QOL)や救急受診の負担を大きく左右する要因となっています。この傾向は年齢層に関わらず一貫しており、1度房室ブロックの存在が、将来的な高度房室ブロックへの進展や、潜在的な伝導不全の進行を反映している可能性を強く示唆しています。
生理学的視点:自律神経の不均衡と心筋の線維化
なぜ、PR間隔がこれほどまでに予後を反映するのでしょうか。論文内での深い考察は、単なる統計的な関連を超え、心臓の電気生理学的な本質に迫っています。
「自律神経の不均衡」
まず、PR間隔は構造的な伝導系だけでなく、自律神経系による緻密な制御を受けています。交感神経の活性化はPR間隔を短縮させ、迷走神経の活性化は延長させます。短PR間隔が死亡率上昇と関連する背景には、慢性的な交感神経の過緊張、すなわち「自律神経の不均衡」が隠れていると考えられます。この不均衡は、致死的不整脈の誘因となることが知られており、短PR間隔はそのサロゲートマーカーとしての役割を果たしている可能性があります。
心筋や伝導系の線維化
さらに、高齢者におけるリスク上昇については、伝導系の線維化が関与している可能性が指摘されています。「線維化=伝導の遅延(PR延長)」も起こり得ますが、一方で、線維化が進むと、房室結節の正常な遅延機能が損なわれ、心房からの信号を無秩序に心室へ通してしまう「抵抗の減弱」が起こる可能性も指摘されています 。つまり、遅くなるのではなく、「適切にブレーキをかけられなくなる」という状態です
また、加齢に伴う心筋や伝導システムの線維化は、電気的な不均一性を生み出し、リエントリー性不整脈の基質となります。研究チームが行った詳細な分析によると、P波の持続時間とPR間隔の比率(P/PR比)において、P波の寄与が大きい(つまりPRセグメントが極端に短い)場合、あるいはその逆の場合でも、生存曲線はU字型のカーブを描き、リスクが上昇することが確認されました。
特に短PRセグメント(房室結節での遅延が不十分な状態)は、心房細動などが発生した際に心室へ過剰な刺激を伝え、心室細動などの致命的な事態を招くリスクを高めている可能性が分子生物学的・生理学的な視点から推察されています。
新規性:死亡率はU字型、再発率は線形相関
既存の失神リスク層別化スコア(OESILスコアやSan Francisco Syncope Ruleなど)の多くは、心電図の指標として「高度房室ブロック」や「左脚ブロック」などは含めていますが、PR間隔を連続変数として、あるいは「短縮」に注目して組み込んだものは殆どありませんでした。
本研究の最大の新規性は、これまで臨床的に軽視されがちだった「短PR間隔」が、実は失神患者における全死亡の強力な独立した予測因子であることを、5万人規模という圧倒的なエビデンスで証明した点にあります。また、PR間隔を単なるカテゴリー分類ではなく、連続的なスプライン曲線として解析することで、死亡率はU字型、再発率は線形に近い相関を持つという、性質の異なるリスク構造を明らかにしました。
臨床現場での実践:明日からの心電図読影
この研究結果を明日の診療にどう活かすべきでしょうか。私たちが実践すべきことは明確です。
- PR間隔を「120から200の範囲内か」だけで判断しない:失神患者の心電図を見る際、PR間隔が120msを切っていたら、その患者は将来的な死亡リスクが高い群に属していると認識を改めてください。特に、一見元気そうに見える高齢者であっても、短PR間隔を認める場合は、潜在的な自律神経異常や不整脈基質を有している可能性があります。
- 長PR間隔の患者には「再発」への備えを:200msを超える1度房室ブロックを認める患者には、死亡リスクは高くなくても、高い確率で失神を繰り返す可能性があることを説明に含めるべきです。これは、無用な不安を煽るためではなく、再発時の怪我を防ぐための環境調整や、ペースメーカー植え込みの必要性を将来的に検討するための重要な布石となります。
- 自動解析の結果を鵜呑みにせず、PRセグメントを確認する:機械による「Short PR」の診断が出た際、それがP波の持続時間によるものか、あるいは房室結節の遅延(PRセグメント)の短縮によるものかを波形で確認してください。本研究が示したP/PR比の重要性は、読影の深さを一段階引き上げてくれます。
研究の限界点(Limitation)
もちろん、本研究にもいくつかの限界は存在します。まず、大規模レジストリ研究の特性上、死因の特定が完全ではない点が挙げられます。短PR間隔が具体的にどのようなメカニズム(不整脈死なのか、それとも心不全死なのか)で死亡に結びついたのかという直接的な証明は今後の課題です。
また、心房細動や房室ブロックは間欠的に発生することが多いため、入院時の心電図1枚だけでは捉えきれていない可能性があります。さらに、失神の直接的な原因(起立性低血圧、心原性、迷走神経反射性など)別の解析が行われていないため、すべての原因の失神において一律にこのリスクが適用できるかどうかについては、さらなる詳細な臨床研究を待つ必要があります。
結びに代えて
PR間隔は、心電図の基本中の基本です。しかし、その基本の中にこそ、患者の命を救うための重要なシグナルが刻まれています。短ければ命の危機を、長ければ繰り返す苦痛を教えてくれるこの小さな指標を、今日からより鋭い眼差しで観察していただければと思います。
参考文献
Knudsen A, Struijk JJ, Riahi S, Andersen MP, Christensen HC, Torp-Pedersen C, Kragholm K, Polcwiartek C, Kanters JK, Graff C. PR Interval and the Risks of Recurrent Syncope and All-Cause Mortality in Patients Presenting With Syncope. J Am Heart Assoc. 2026;15:e043466. doi: 10.1161/JAHA.125.043466.