はじめに:見過ごされてきたミネラルが予後を左右する?
心不全(heart failure:HF)は世界中で主要な死因のひとつであり、その罹患率と医療負担は年々増加しています。特に5年生存率は50〜75%と依然として厳しい状況が続き、管理の最適化が求められています。これまでHFの予後予測や介入は、心機能や血圧、ナトリウム・カリウムなどの主要電解質に注目して行われてきました。しかし、本研究では、これまで軽視されがちだった微量元素「亜鉛(zinc)」に着目し、心腎アウトカムとの関係を大規模データで明らかにしました。
研究デザインと対象
本研究は、TriNetXという世界中の140以上の医療機関からの電子カルテ(EMR)データを統合したプラットフォームを用いた後ろ向きコホート研究です。2010年1月から2025年1月までの期間に心不全と診断され、診断前1年以内に血清亜鉛値が測定されていた18歳以上の成人11,785名を対象としました。
被験者は、血清亜鉛値が70 μg/dL未満の「亜鉛欠乏群(ZD群)」と、70〜120 μg/dLの「正常群」に分類され、傾向スコアマッチング(Propensity Score Matching;PSM)により年齢、性別、アルブミン値、腎機能、合併症などを調整し、最終的に各群4,145人(計8,290人)の均質な比較群を構築しています。
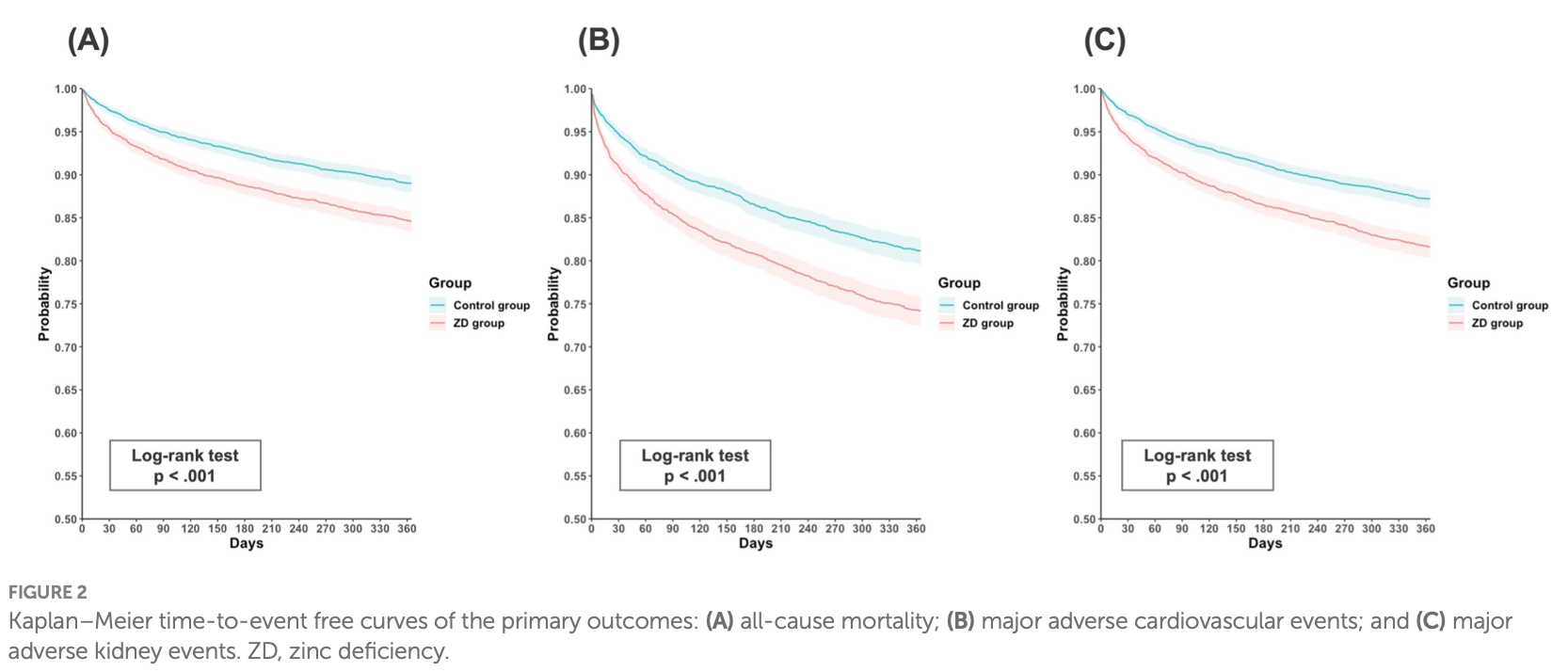
主要評価項目は全死亡、主要心血管イベント(MACE:急性心筋梗塞、脳卒中、心室性不整脈、心停止)、主要腎イベント(MAKE:末期腎不全、緊急透析導入、透析依存)でした。副次評価項目は全原因による入院リスクでした。
主な結果:亜鉛欠乏で明確なリスク上昇
追跡期間は1年間と比較的短期間ながら、結果は明確でした。ZD群では以下のアウトカムで有意にリスクが上昇していました。
- 全死亡率:ZD群で13.47/100人年、対照群で9.78/100人年。ハザード比(HR)1.46(95%信頼区間[CI]:1.29–1.66、p<0.001)。
- 主要心血管イベント(MACEs):15.89/100人年 vs. 11.61/100人年(HR 1.46, 95% CI: 1.30–1.64)。
- 主要腎障害イベント(MAKEs):15.74/100人年 vs. 11.11/100人年(HR 1.51, 95% CI: 1.34–1.70)。
- 全入院リスク:50.75/100人年 vs. 45.72/100人年(HR 1.24, 95% CI: 1.16–1.32)。
E-value(未測定交絡因子の影響を排除するための統計的指標)も高く、死亡のHRに対するE-valueは2.28であり、相当強い未測定交絡因子がない限り、結果が覆る可能性は低いと考えられます。
層別解析
層別解析では、年齢(18-64歳 vs ≥65歳)、性別、心不全の分類(HFpEF、HFmrEF、HFrEF)、栄養状態、腎機能(eGFR <45 vs ≥45 mL/min/1.73m²)、血糖コントロール(HbA1c <9% vs ≥9%)など、ほとんどのサブグループで亜鉛欠乏と不良転帰との関連が一貫して認められました。特に、eGFRが45mL/min/1.73m²未満の患者では、MAKEリスクがより顕著でした(HR 1.28, 95%CI 1.07-1.53)。
生物学的メカニズムの考察:なぜ亜鉛が心不全に影響するのか
亜鉛は300以上の酵素の補因子であり、酸化ストレス抑制、免疫調整、炎症制御に不可欠な役割を担っています。
心不全では、RAAS系阻害薬やループ利尿薬の使用により亜鉛の尿中喪失(hyperzincuria)が生じやすく、慢性的な低亜鉛状態に陥りやすいことが知られています。この研究では、心不全患者の62%に亜鉛欠乏(血清亜鉛値<70μg/dL)が認められました。これは一般人口に比べて明らかに高い値です。
亜鉛欠乏が心不全の予後を悪化させる機序として、以下の分子生物学的経路が考えられます:
- 酸化ストレスの増加:亜鉛はSODなどの抗酸化酵素の活性中心として機能します。亜鉛欠乏により活性酸素種(ROS)の除去能力が低下し、心血管系の酸化損傷が促進されます。
- 炎症反応の増悪:亜鉛はNF-κBなどの炎症性転写因子を抑制します。亜鉛欠乏では全身性炎症が増強され、動脈硬化や心筋リモデリングが進行します。
- 内皮機能障害:亜鉛は一酸化窒素(NO)の生合成と安定化に関与しています。亜鉛不足では内皮依存性血管拡張能が低下し、心血管イベントリスクが上昇します。
- 腎保護作用の減弱:亜鉛は腎尿細管のintegrin発現を調節し、虚血再灌流障害から腎を保護します。欠乏により腎機能悪化が加速されます。
また、亜鉛は心筋細胞の収縮能やリモデリング抑制に関与する細胞内シグナル(例えばJNK1/2、MAPK経路)を介して、心機能を直接的に調整しているとされます。加えて、腎臓では亜鉛が管腔障害や線維化の進行を抑制する役割を果たしており、慢性腎障害の進行を防ぐ可能性も示唆されています。
臨床応用への示唆:亜鉛評価は新たなHFマネジメントの鍵となるか?
本研究の結果は、心不全患者において亜鉛欠乏が予後悪化と密接に関連していることを明確に示しました。特筆すべきは、死亡・心血管・腎アウトカムすべてにおいて一貫したリスク上昇が認められた点です。
特に高齢者、低栄養状態、慢性腎疾患合併群などの「ハイリスク患者」においては、血清亜鉛のスクリーニングや適切な補充介入を検討する価値があると考えられます。現在、ESPENや各種ガイドラインでも、入院患者や栄養不良リスクのある患者への微量元素評価は推奨されていますが、心不全領域での導入は未だ限定的です。
臨床現場では以下の実践が推奨されます:
- 心不全患者の亜鉛状態の評価:特に利尿薬を長期使用している患者、高齢者、低栄養状態の患者では定期的な血清亜鉛測定を考慮します。
- 亜鉛補充の可能性:亜鉛欠乏が確認された場合、適切な補充療法を検討します。ただし、過剰摂取(銅欠乏など)に注意が必要です。
- 栄養状態の総合的評価:亜鉛欠乏は低栄養のマーカーでもあるため、総合的な栄養評価と介入を実施します。
研究の限界 limitation
いくつかの制約も存在します。第一に観察研究であるため、因果関係は断定できません。第二に、血清亜鉛が単なる重症度や栄養不良のマーカーである可能性もあります。また、食事摂取量やサプリメント使用の情報が欠如しており、個別介入との関係は評価できていません。加えて、追跡期間は1年と比較的短期であり、長期的影響や再入院、LVEF変化などは評価されていません。
結論:血清亜鉛は心不全の「見えざるバイオマーカー」かもしれない
本研究は、亜鉛欠乏が心不全患者における死亡率、心血管イベント、腎障害、そして入院リスクを有意に高めることを示した重要な知見です。観察研究である限界はあるものの、その規模と方法の精緻さは、今後の介入研究やガイドラインへの応用に向けた重要なステップとなるでしょう。
今後は、血清亜鉛を含む包括的な栄養・炎症スクリーニングが、心不全マネジメントの一環として定着するかが注目されます。明日からできることとして、臨床現場での亜鉛測定をルーチンに組み込むことが、次なる進化の第一歩かもしれません。
参考文献
Lin Y-M, Tu W-L, Hung K-C, Yu T, Wu J-Y, Lai C-C. Mortality and cardiorenal outcomes among heart failure patients with zinc deficiency: a multicenter retrospective cohort study of 8,290 patients. Front Nutr. 2025;12:1589907. doi:10.3389/fnut.2025.1589907.