はじめに:心血管疾患予防のパラダイムシフト
現代医学において、心血管疾患(CVD)は依然として世界の主要な死亡原因です。近年の研究は、臨床症状が現れる以前の段階である「無症候性アテローム性動脈硬化症(subclinical atherosclerosis)」に注目しています。この解説では、Dalakotiらによる最新の総説を基に、分子レベルから公衆衛生戦略までを網羅的に考察します。
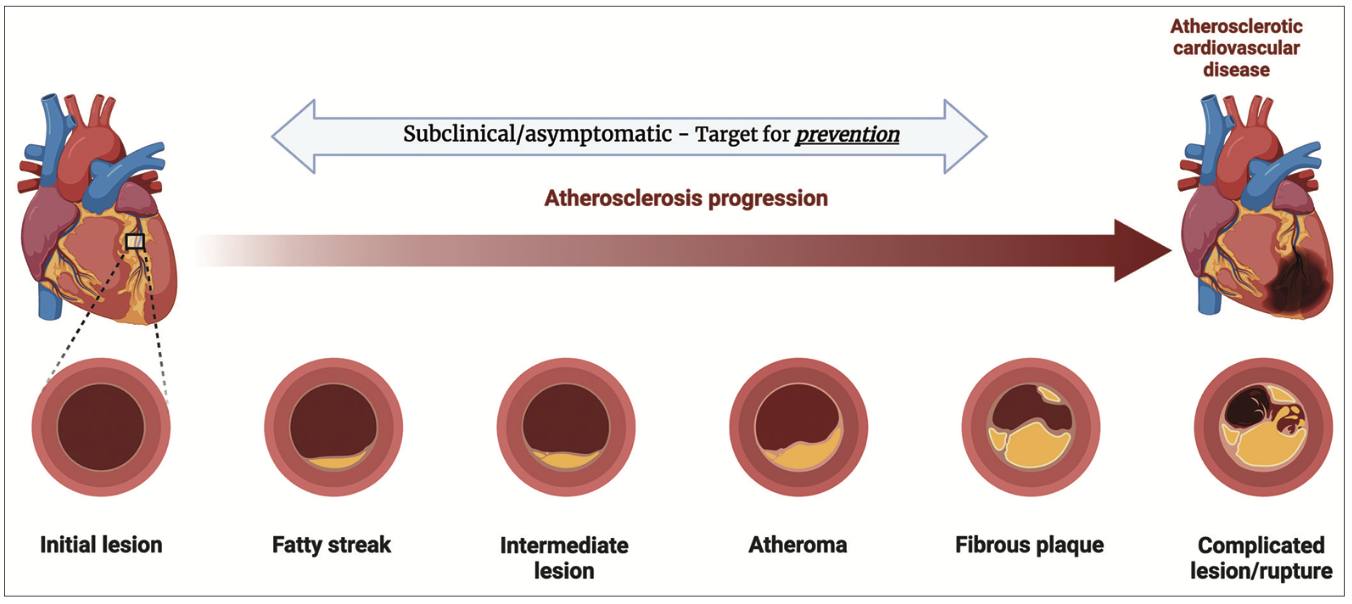
無症候性アテローム性動脈硬化症は、動脈壁にプラークが蓄積しているものの、血流制限や症状を引き起こしていない状態を指します。PESA研究(Progression of Early Subclinical Atherosclerosis)によれば、40-55歳の中年層の32.7%で6年間の追跡中にプラーク体積の増加が認められました。逆に8%の症例では生活習慣介入によりプラークの退縮も確認されており、早期介入の重要性を示唆しています。
無症候性アテローム性動脈硬化症の分子メカニズム
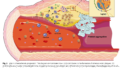
アテローム性動脈硬化症は単なる「コレステロールの沈着」ではなく、複雑な分子生物学的プロセスを伴う慢性炎症性疾患です。初期病変である脂肪線条(fatty streak)は10代からすでに形成され始めます。PDAY(Pathobiological Determinants of Atherosclerosis in Youth)研究によれば、15-19歳の若者の10-30%に大動脈の脂肪線条、2-5%に冠動脈の脂肪線条が認められました。
分子レベルでは、LDLコレステロールの血管内皮への取り込み、酸化変性、マクロファージによる貪食、泡沫細胞の形成という一連のプロセスが関与します。特に、炎症性サイトカイン(IL-6、TNF-α)や接着分子(VCAM-1、ICAM-1)の発現上昇が病変進行に寄与します。PESA研究のマルチオミクス解析では、これらの分子マーカーと伝統的リスク因子(高血圧、脂質異常症、インスリン抵抗性)との関連性が明らかになりました。
診断技術の進歩:画像診断とバイオマーカー
無症候性アテローム性動脈硬化症の検出技術は飛躍的に進歩しています。頸動脈超音波による内膜中膜厚(IMT)測定、冠動脈CTによる石灰化スコア(CACスコア)、MRIやPETを用いた分子イメージングなどが用いられます。
- 頸動脈や大腿動脈の超音波検査による内膜中膜複合体(IMT)の肥厚(>1.5mm)
- CTによる冠動脈カルシウムスコア(Coronary Artery Calcium: CAC)
- 超音波/CTによる、血管内に突出したプラーク形成の確認(>0.5mmあるいは周囲の内膜平均厚の50%以上)
特に注目すべきは、CACスコアの予後予測能です。FraminghamリスクスコアにCACスコアを加えることで、無症候性患者のリスク層別化精度が向上します。CACスコアが1以上の場合は、明らかに心血管イベントリスクが上昇します。また、最近では超音波を用いたグローバルプラーク体積測定が進歩し、病変の定量評価が可能になりました。
リスク因子管理の新たなパラダイム
従来、安全圏、あるいはリスク因子管理目標値とされてきたLDL-CやHbA1cの基準値は無症候性アテローム性動脈硬化症の予防には不十分である可能性が指摘されており、再考が必要です。
PESA研究では、LDL-Cが80-100mg/dL(2.1-2.6mmol/L)の中高年者でも有意な無症候性アテローム性動脈硬化症が認められました。
同様に、HbA1cが5.7%未満の「正常範囲」内でも、プラーク形成リスクの上昇が示唆されています。(Rossello et al., 2021)。
この知見は、「より低い値を目指す」ことの必要性を物語っており、特に若年者や高リスク群では、従来のガイドラインを超えた積極的な管理が求められます。
これらの知見は、米国心臓協会(AHA)の「Life’s Essential 8」アプローチにも反映されています。このフレームワークでは、食事、身体活動、喫煙、体重、コレステロール、血圧、血糖、睡眠の8項目について、「現実的に可能な限り最適な状態を、できるだけ長く維持する」ことが推奨されています。
ライフコースアプローチによる予防戦略
小児期(0-20歳)のゼロ次予防(Primordial Prevention)
先にも述べたように、PDAY(Pathobiological Determinants of Atherosclerosis in Youth)研究では、15〜19歳の10〜30%に大動脈脂肪線条、2〜5%に冠動脈脂肪線条が認められました。これにより、動脈硬化は「成人病」ではなく、「小児期に始まる病態」であることが明確になりました。心血管予防は出生前から始めるべきです。Developmental Origins of Health and Disease(DOHaD)仮説によれば、胎児期や小児期の環境要因が成人期の心血管リスクに影響を及ぼします。
特に注目すべきは、小児期からのスタチン治療の予測モデルです。例えば、家族性高コレステロール血症の小児を対象とした研究では、10歳からスタチンを開始し、18歳で高用量に変更した群は、初回心血管イベントが53歳と予測されました。一方、治療を18歳まで遅らせた群では48歳、未治療群では35歳と大きな差が認められました。早期介入の効果が極めて大きいことが分かります。
神経可塑性(neuroplasticity)の観点から、小児期は健康習慣形成の「感受性期」です。この時期に形成された食習慣や運動習慣は、成人後も持続しやすいことが知られています。学校ベースの介入プログラムでは、栄養教育、体育授業の充実、禁煙教育などを通じて、心血管健康リテラシーを向上させる取り組みが効果的です。
成人期(20-60歳)の一次予防
CARDIA研究(Coronary Artery Risk Development in Young Adults)のデータによれば、LDL-C、収縮期血圧、トリグリセリドの累積曝露量が多いほど、後の心血管イベントリスクが上昇します。この知見は、リスク因子管理を早期から継続的に行う重要性を示しています。
特に注目すべきは、先にも述べた、MendietaらによるPESA(Progression of Early Subclinical Atherosclerosis)研究の解析結果です。40~55歳のPESA研究参加者のうち32.7%は6年間でプラーク体積が増大しており、これはサブクリニカル段階でも病変が進行することを示しています。
一方、8%の参加者には退縮(regression)が認められ、これは生活習慣の改善が動脈硬化の可逆性に寄与しうる可能性を示唆します。これはすなわち、「若いうちから始める生活習慣改善が、将来の疾患発症を予防しうる」という強い根拠となります。
高齢者(60-100歳)の予防戦略
高齢者における無症候性アテローム性動脈硬化症は、認知機能低下と関連しています。Tristão-Pereiraらの研究では、持続的な心血管リスク因子の上昇が、脳グルコース代謝の低下や神経損傷マーカー(neurofilament light chain)の上昇と関連していました。この知見は、心血管予防が認知機能維持にも寄与する可能性を示しています。
実践的な予防戦略:明日からできること
この研究から得られる実践的な示唆は多岐にわたります。
- リスク評価の見直し:従来の「正常範囲」にとらわれず、LDL-Cは80mg/dL未満、HbA1cは5.7%未満を目指すことが推奨されます。特に家族歴がある場合には、より厳格な管理が必要です。
- ライフスタイル介入:
・食事:地中海食様式(オリーブオイル、魚、全粒穀物、野菜・果物の豊富な食事)が推奨されます。
・運動:1日60分以上の身体活動(うち20分は中強度以上の有酸素運動)を目標とします。
・睡眠:7-9時間の質の高い睡眠を確保します。 - 早期からの教育:子供に対しては、学校や家庭で心血管健康に関する教育を行います。特に、食育や運動習慣の形成に重点を置きます。
- 定期的なスクリーニング:40歳以降は定期的な心血管リスク評価(血圧、脂質、血糖検査)に加え、必要に応じて頸動脈超音波やCACスコアの測定を考慮します。
- 個別化医療:遺伝的素因やバイオマーカーを考慮した個別化予防戦略が注目されています。特に家族性高コレステロール血症などの遺伝性疾患が疑われる場合、早期の専門医受診が推奨されます。
結論
無症候性アテローム性動脈硬化症は、心血管疾患予防の新たなフロンティアです。分子レベルの理解が深まり、画像診断技術が進歩した現在、私たちはこれまで以上に早期の介入が可能になりました。重要なのは、小児期から老年期までを通じた継続的なアプローチです。個人レベルの努力に加え、健康的な環境を整える公衆衛生政策も不可欠です。この総説が示すエビデンスに基づき、読者の皆様が明日から実践できる予防策を取り入れることで、心血管健康の最適化を図っていただければ幸いです。
参考文献
Dalakoti M, Chen CK, Sia CH, Poh KK. Frontiers in subclinical atherosclerosis and the latest in early life preventive cardiology. Singapore Med J 2025;66:141-6.