はじめに
心の平穏が失われたとき、私たちの身体の中では、目に見えない「時計」が加速を始めます。不安や抑うつといった精神的苦痛が、単なる感情の揺らぎにとどまらず、心血管疾患(CVD)という致命的な結末へと向かうプロセスを、代謝リスク因子の発生という「物理的な加速」の視点から解き明かした衝撃的な研究報告があります。
2024年に発表されたCivieriらの研究は、マサチューセッツ・ジェネラル・ブリガム・バイオバンクの71,214名という膨大なコホートを10年間にわたって追跡し、メンタルヘルスと心臓病の関係を生体メカニズムのレベルで浮き彫りにしました。本稿では、この論文が提示した科学的根拠に基づき、私たちが直面している健康リスクの本質を解説します。
研究の概要
これまで、不安や抑うつが心血管疾患の独立したリスク因子であることは、疫学的に広く知られてきました。しかし、既存の研究の多くは、精神疾患と心血管疾患の相関を断面的に捉えるか、あるいはその直接的な結末のみに注目するものが大半でした。
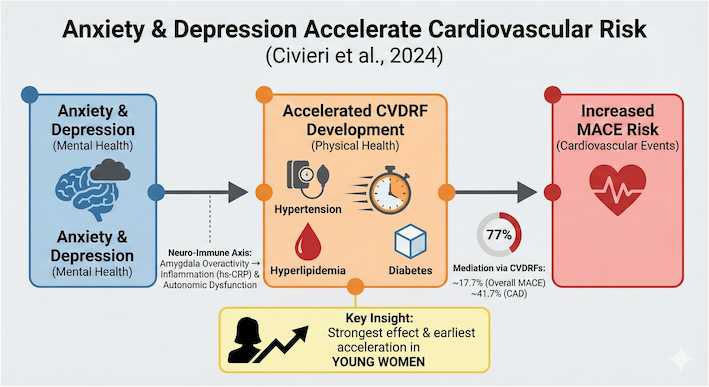
本研究の最大の特徴は、不安や抑うつが「どのように」心血管リスクを高めるのかというプロセスにおいて、高血圧、高脂血症、糖尿病といった主要な心血管疾患リスク因子(CVDRF)の「発生のタイミング」に焦点を当てた点にあります。
対象
マス・ジェネラル・ブリガム(MGB)バイオバンクに登録された成人男女 71,214名(中央値 49.6歳、女性 55.3%)。研究開始時点で主要な心血管イベント(MACE)の既往がない者を 10年間にわたり追跡。
要因・曝露
研究開始日(2010年 12月 20日)以前に、不安症(Anxiety)または抑うつ症(Depression)のいずれか、あるいは両方の診断を受けていること(ICD-10コードに基づく)。合計で14,744名(全体の20.7%)。
比較
研究開始日以前に、不安症および抑うつ症の診断を受けていない群。56,470名。
結果・アウトカム
- 主要評価項目心血管疾患リスク因子(CVDRF:高血圧、高脂血症、糖尿病)の新規発症。不安・抑うつ群における発症オッズ比(OR)は 1.71(95% 信頼区間: 1.59-1.83、P < 0.001)。
- 二次評価項目リスク因子発症までの期間の短縮(加速性)。不安・抑うつ群では、対照群に比べて有意に早期にリスク因子を獲得(マイナス 0.486年)。
- 臨床的イベント主要な心血管イベント(MACE:心筋梗塞、脳卒中、心不全、血行再建術など)の発症。CVDRFの新規獲得が、不安・抑うつとMACEの関連を有意に媒介(メディエーション)していることが証明された。
研究のポイント
本研究は、精神疾患が将来の心臓病を予測するだけでなく、その中間段階である高血圧や糖尿病への移行を著しく加速させていることを、大規模データと神経免疫学的指標(扁桃体活性、hs-CRP、HRV)を組み合わせて実証した点にあります。
精神的な不調は、これらのリスク因子の発症を時間的に前倒しにさせることが統計的に示された、つまり、私たちの代謝系が病的な状態へと陥るまでのカウントダウンが、精神的苦痛によって早められているのです。
不安・抑うつによる若年女性のリスク増加
本論文が提示したデータの中で、最も衝撃的かつ警鐘を鳴らすべき事実は、年齢と性別によるリスクの不均衡です。
一般的に、心血管疾患は高齢男性に多いというイメージがありますが、不安・抑うつがもたらす「負の加速器」の影響を最も強く受けていたのは、中央値(48.8歳)を下回る「若年女性」でした。
若年女性のグループにおいて、不安や抑うつがある場合のリスク因子発症のオッズ比は2.14に達し、全サブグループの中で最大値を示しました。
一方で、高齢男性における同様の影響は相対的に小さく、統計的な交互作用においても顕著な差が認められました。
この現象の背景には、若年女性が本来持っているはずの「血管保護の優位性」が、精神的苦痛によって急速に失われる「キャッチアップ現象」が存在すると考えられます。不安や抑うつは、若年女性の代謝プロファイルを、あたかも数十年後の高齢層や高リスク男性のそれへと強引に引き寄せてしまうのです。このことは、若年期におけるメンタルケアが、単なるQOLの向上を超えて、将来の致命的な疾患を回避するための決定的な戦略であることを示唆しています。
「神経・免疫・自律神経軸」の歪み
では、なぜ精神の不調が、高血圧や糖尿病といった物理的な代謝異常を引き起こすのでしょうか。研究チームは、高度なイメージング技術とバイオマーカーを用いて、その分子生物学的なメカニズムに切り込んでいます。
扁桃体(Amygdala) AmygAc:扁桃体対皮質活動比の上昇
まず、脳科学的視点では、PET/CTを用いた解析により、脳内の恐怖やストレス反応の中枢である「扁桃体(Amygdala)」の活動が重要であることが示されました。不安や抑うつを持つ被験者では、扁桃体の代謝活性が、その抑制系である腹内側前頭前皮質の活動に対して相対的に高まっていました(AmygAc:扁桃体対皮質活動比)。このAmygAcの上昇は、将来のCVDRF発症と独立して相関しており(ハザード比 1.13)、ストレスに対する脳の過剰反応が、末梢の代謝異常へと変換される「上流のスイッチ」となっていることが示唆されます。
慢性炎症の惹起
このスイッチが入ることで、身体には二つの大きな波が押し寄せます。一つは、慢性炎症の惹起です。研究では、高感度C反応性タンパク(hs-CRP)がマーカーとして用いられ、不安・抑うつに伴う低グレードの慢性炎症がリスク因子の発症を媒介していることが確認されました。
自律神経系の失調
もう一つは、自律神経系の失調です。心拍変動(HRV)の低下として現れる交感神経の過緊張と副交感神経の活動低下が、血圧の上昇やインスリン抵抗性の悪化を招きます。
このように、脳(扁桃体の過活動)、免疫(慢性炎症)、自律神経(HRV低下)の三つの経路が相互に作用し合う「神経・免疫・自律神経軸」の歪みが、心血管疾患への高速道路を作り出しているのです。
不安や抑うつが心臓病を引き起こす2つのメカニズム
研究チームはさらに、高度な媒介分析(Mediation Analysis)を実施し、不安・抑うつが最終的な心血管疾患(MACE:主要な有害心血管イベント)を引き起こすメカニズムの何パーセントが、これらのリスク因子の発症によって説明できるかを算出しました。その結果、全人口において、リスク因子の新規発生が不安・抑うつとMACEの関連の17.7%を説明していることが判明しました。
不安や抑うつが心臓病(MACE)を引き起こすメカニズムには、大きく分けて2つのルートがあります。
- 直接ルート(約82%): 不安や抑うつが、脳や神経系を通じて心臓にダイレクトにダメージを与える経路。(注:急性冠症候群、冠攣縮、冠微小血管障害、たこつぼ症候群、各種不整脈、血栓塞栓症(凝固能亢進)などと思われます)
- 間接ルート(17.7%): 不安や抑うつが、まず「高血圧・糖尿病・脂質異常症」という中継地点(リスク因子)を作り出し、その病気が時間をかけて心臓を攻撃する経路。
さらに、冠動脈疾患に限定した分析では、その媒介効果は41.7%にまで跳ね上がります。
これは、不安や抑うつから心臓病に至る経路のうち、約4割が「血圧やコレステロール、血糖値の管理」という従来の循環器内科的なアプローチによって介入可能であることを意味しています。裏を返せば、精神的な問題を抱えている患者に対し、通常のガイドライン通りのリスク管理を行うだけでは不十分であり、精神的な不調がもたらす「加速」を考慮に入れた、より早期かつ積極的なスクリーニングが不可欠であるという強力な科学的根拠となります。
研究の限界(Limitation)
本研究は極めて質の高い大規模データに基づっていますが、いくつかの限界(Limitation)も存在します。まず、レトロスペクティブな観察研究であるため、厳密な意味での因果関係を確定させることは困難です。また、不安や抑うつの診断はICDコードに基づっているため、疾患の重症度や詳細な表現型までは反映されていない可能性があります。
さらに、抗うつ薬の使用歴などは考慮されていますが、心理療法などの非薬物療法がどの程度リスクの加速を抑制したかについては、今回のデータからは読み取ることができません。また、バイオバンクの性質上、医療機関に定期的に通院している層にデータが偏っている可能性(アサーテインメント・バイアス)も否定できません。これらの点は、今後の介入研究によって補完されるべき課題と言えるでしょう。
明日からの「心と血管を守る」行動指針
この論文から得られる知見は、私たちの日常生活や健康管理の優先順位を劇的に変えるものです。知的な読者の皆様が明日から取り入れるべき、科学的根拠に基づいたアクションを提案します。
第一に、自身のメンタルヘルスを「血管のバイタルサイン」として捉え直してください。もし不安や抑うつの兆候を感じているのであれば、それは将来の高血圧や糖尿病のリスクが、通常の1.7倍から2倍以上のスピードで進行しているサインかもしれません。特に若年女性においては、このリスクが最大化することを自覚し、メンタルケアを後回しにしないことが最大の心臓病予防となります。
第二に、定期的な身体検査の基準値をより厳格に評価することです。不安や抑うつの診断を受けている方は、ガイドラインで定められた「正常範囲内」であっても、数値が数年前と比較して上昇傾向にないか、その「変化の速度」に注目してください。本研究が示した通り、リスクは「加速」して現れます。一般的なスクリーニング頻度を上げ、血圧、LDLコレステロール、HbA1cのわずかな変動も見逃さない姿勢が重要です。
第三に、脳の「扁桃体」を鎮めるアプローチを取り入れることです。論文で示された通り、脳のストレス中枢の過活動が全ての起点となります。マインドフルネスや適度な有酸素運動は、扁桃体の過活動を抑制し、心拍変動(HRV)を改善させることが別の研究でも示唆されています。これらは単なるリラクゼーションではなく、神経・免疫経路の歪みを修正し、代謝の時計を正常な速度に戻すための「分子生物学的な介入」であると理解してください。
まとめ
不安や抑うつは高血圧等のリスク因子の発生を物理的に「加速」させ、特に若年女性においてその影響が最大化することが判明しました。 脳の扁桃体過活動が慢性炎症や自律神経失調を誘発する神経免疫学的な経路が、心血管疾患リスクの約18%を直接的に媒介しています。 メンタルケアを心臓病の先制予防と捉え、精神的苦痛に伴う代謝数値の微細な上昇を早期に察知して介入することが健康寿命を守る鍵となります。
参考文献
Civieri G, Abohashem S, Grewal SS, et al. Anxiety and Depression Associated With Increased Cardiovascular Disease Risk Through Accelerated Development of Risk Factors. JACC Adv. 2024;3(9):101208. doi:10.1016/j.jacadv.2024.101208